Перейти к:
Интрадуральный секвестр межпозвонковой грыжи поясничного отдела позвоночника с краниальной миграцией: клиническое наблюдение
https://doi.org/10.47093/2218-7332.2024.15.4.51-58
Аннотация
Интрадуральная грыжа межпозвоночного диска (ИГМД) встречается крайне редко. Сообщения о краниальной миграции интрадурального фрагмента секвестрированной грыжи диска единичны.
Описание случая. Пациент 51 года, перенесший ранее две операции на уровнях L5–S1 и L4–L5, госпитализирован с жалобами на боль в нижней части спины с иррадиацией в обе ноги, чувство онемения в промежности и по внутренней поверхности бедер, нарушение мочеиспускания по типу задержки, запор. По данным магнитно-резонансной томографии обнаружено объемное образование на уровне тела позвонка L3 протяженностью 30 мм, расположенное в полости дурального мешка и заполняющее весь его поперечник, корешки конского хвоста компримированы. Произведена операция: грыжевой секвестр (30×10×10 мм) отделен от фиксированных к нему корешков и удален. После операции восстановилась чувствительность в области ягодиц и внутренней поверхности бедер, появились позывы на мочеиспускание; проводится реабилитация.
Обсуждение. В большинстве случаев ИГМД диагностируется интраоперационно. В представленном случае генез образования до операции оставался неясен, поэтому в качестве доступа выбрана ламинэктомия, которая позволила провести широкую ревизию интрадурального пространства, тщательный радикулолиз и выявить краниальную миграцию секвестрированной грыжи диска. Единственным эффективным методом лечения ИГМД является хирургическое вмешательство.
Ключевые слова
Список сокращений
- ИГМД – интрадуральная грыжа межпозвоночного диска
- МРТ – магнитно-резонансная томография
- ТМО – твердая мозговая оболочка
Интрадуральная грыжа межпозвоночного диска (ИГМД) – редкая патология: на сегодняшний день имеются данные о нескольких сотнях случаев [1], большинство из них представлено отдельными клиническими наблюдениями. По данным отечественных авторов при анализе группы из 5435 пациентов с грыжей межпозвоночного диска, интрадуральная миграция грыжевого фрагмента на уровне L3–L4 сегмента составила 0,02% [2].
У мужчин патология встречается чаще, чем у женщин, средний возраст пациентов составляет от 50 до 60 лет [1]. При интрадуральном расположении грыж на поясничные сегменты приходится 92% случаев, на грудные – 5% и на шейные – 3% [3]. Интрадуральное распространение в 55% наблюдений обнаруживается на уровне L4–L5, в 16% – L3–L4, в 10% – L5–S1, верхние поясничные сегменты поражаются редко [4].
В представленном случае мы описываем очень редкую клиническую ситуацию: краниальную миграцию интрадурального секвестра межпозвонковой грыжи поясничного отдела позвоночника.
ОПИСАНИЕ СЛУЧАЯ
Пациенту 35 лет по поводу грыжи поясничного диска на уровне L5–S1 с радикулопатией S1 справа в 2008 г. проведена микродискэктомия. После операции при физических нагрузках отмечал кратковременную боль в поясничном отделе позвоночника с распространением по наружной поверхности правого бедра и голени. С 2023 г. интенсивность и частота боли увеличились.
В феврале 2024 г. выполнена магнитно-резонансная томография (МРТ) пояснично-крестцового отделов позвоночника. Выявлена правосторонняя дорзо-латеральная грыжа диска L4–L5 с признаками секвестрации, экструзия диска L5–S1 (рис. 1), запланировано оперативное лечение.
В феврале 2024 г. при неловком движении почувствовал пронзительную боль в нижней части спины с иррадиацией по задней поверхности обеих ног. В дальнейшем появились чувство онемения в промежности, на ягодицах и по внутренней поверхности бедер, нарушение мочеиспускания по типу задержки, запор. По поводу этих симптомов обратился за консультацией в один из медицинских центров. На основании данных МРТ от 13.02.2024 проведено чрескожное эндоскопическое трансфораминальное удаление грыжи диска на уровне L4–L5 справа. После вмешательства отметил исчезновение боли по наружной поверхности правого бедра и голени; боль по задней поверхности обоих бедер и голеней, онемение в промежности и затруднение мочеиспускания сохранялись. По поводу этих жалоб в апреле 2024 г. госпитализирован в отделение нейрохирургии клиники нервных болезней им. А.Я. Кожевникова Университетской клинической больницы № 3 Сеченовского Университета.
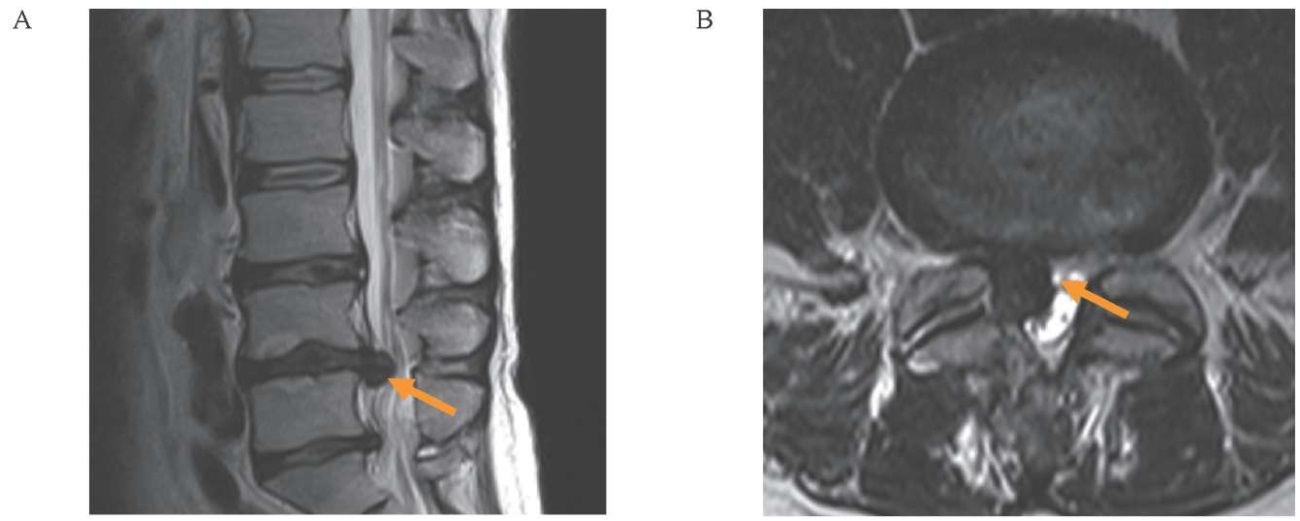
РИС. 1. Магнитно-резонансная томография пояснично-крестцового отдела позвоночника от 13.02.2024 пациента 51 года с правосторонней дорзо-латеральной грыжей диска L4–L5.
А. Т2 сагиттальный срез.
B. Т2 аксиальный срез, проходящий через грыжу.
Правосторонняя дорзо-латеральная грыжа диска L4–L5 (оранжевая стрелка).
FIG. 1. Magnetic resonance imaging of the lumbar spine dated February 13, 2024, of a 51-year-old patient with a right-sided dorsolateral L4–L5 disc herniation.
A. Sagittal T2-weighted image.
B. Axial T2-weighted image through the disc herniation.
Right-sided dorsolateral L4–L5 disc herniation (orange arrow).
При объективном исследовании: двигательных расстройств не выявлено, коленные рефлексы D>S, ахилловы резко снижены; отмечена гипестезия промежности, внутренней поверхности бедер и ягодиц и зоны иннервации корешка L5 справа, симптомы натяжения отрицательные. Выявлено нарушение тазовых функций: позывы на мочеиспускание чувствует плохо, самостоятельное мочеиспускание возможно только при напряжении мышц передней брюшной стенки, с помощью которых «выдавливает мочу». При этом удается добиться достаточно полного опорожнения мочевого пузыря. Объем остаточной мочи не превышает 50 мл. Самостоятельный стул отсутствует, опорожнение кишечника достигается только с помощью клизм.
Проведено повторное МРТ-исследование: на уровне L3 в позвоночном канале интрадурально выявлено объемное образование протяженностью 30 мм, заполняющее весь поперечник дурального мешка; корешки конского хвоста компримированы (рис. 2). Образование не накапливало контраст (снимки не представлены).
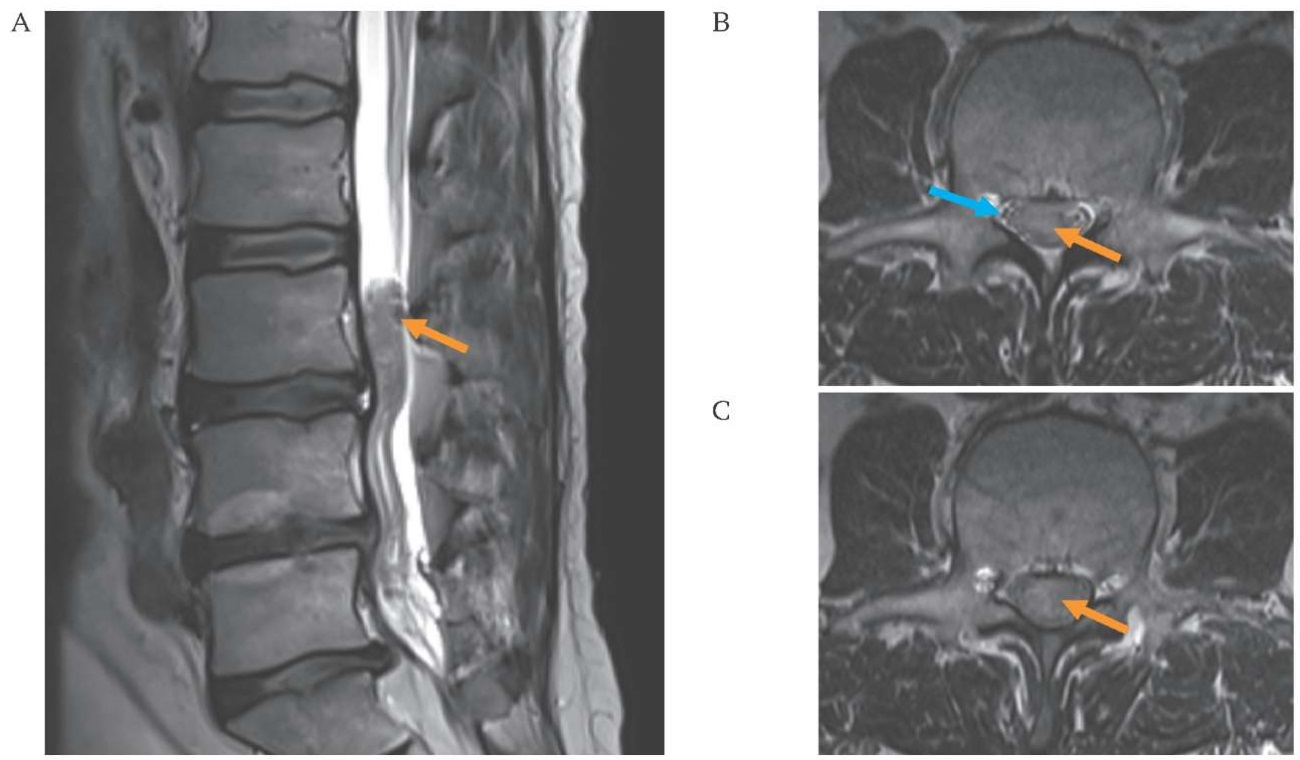
РИС. 2. Магнитно-резонансная томография от 24.04.2024 пациента 51 года с интрадуральным объемным образованием в позвоночном канале.
А. Т2 сагиттальный срез.
В. Т2 аксиальный срез на уровне средней трети тела L3.
С. Т2 аксиальный срез на уровне нижней трети тела L3.
Интрадуральное объемное образование в позвоночном канале протяженностью 30 мм на уровне L3 заполняет весь позвоночный канал (оранжевые стрелки). Корешки конского хвоста грубо компримированы, распределяются по периферии образования (голубая стрелка).
FIG. 2. Magnetic resonance imaging dated April 24, 2024, of a 51-year-old patient with an intradural space-occupying lesion in the spinal canal.
A. Sagittal T2-weighted image.
B. Axial T2-weighted image at the level of the middle thirds of the L3 vertebral body.
C. Axial T2-weighted images at the level of the lower thirds of the L3 vertebral body.
A 30 mm long intradural mass in the spinal canal at the level of L3 fills the entire cross-section of the dural sac (orange arrows). The cauda equina nerve roots are severely compressed and displaced to the periphery of the mass (blue arrow).
Проведен консилиум в составе невролога, нейрохирурга и нейрорадиолога, установлен диагноз: объемное образование позвоночного канала, предположительно организовавшаяся гематома (шифр по МКБ 10 – I60.9), что послужило показанием к операции – ревизии позвоночного канала на уровне L3 позвонка.
Ход операции
07.05.2024 выполнена ламинэктомия L3, нижняя аркотомия L2 позвонков. Твердая мозговая оболочка (ТМО) была напряжена, не пульсировала. Произведено интраоперационное ультразвуковое сканирование подлежащего участка конского хвоста через ТМО (рис 3А). Выявлено объемное образование, расположенное интрадурально вентрально, не выходящее за пределы ламинэктомического окна. ТМО вскрыта линейным срединным разрезом: арахноидальная оболочка выглядела утолщенной, замутненной, корешки спаяны между собой (арахнопатия). Произведен радикулолиз, после чего грыжевой секвестр отделен от фиксированных к нему корешков и удален (рис. 3В, 3С). Размер секвестра составил 30×10×10 мм. Дефектов ТМО по передней поверхности дурального мешка в зоне операции не выявлено. Произведено послойное ушивание операционной раны.
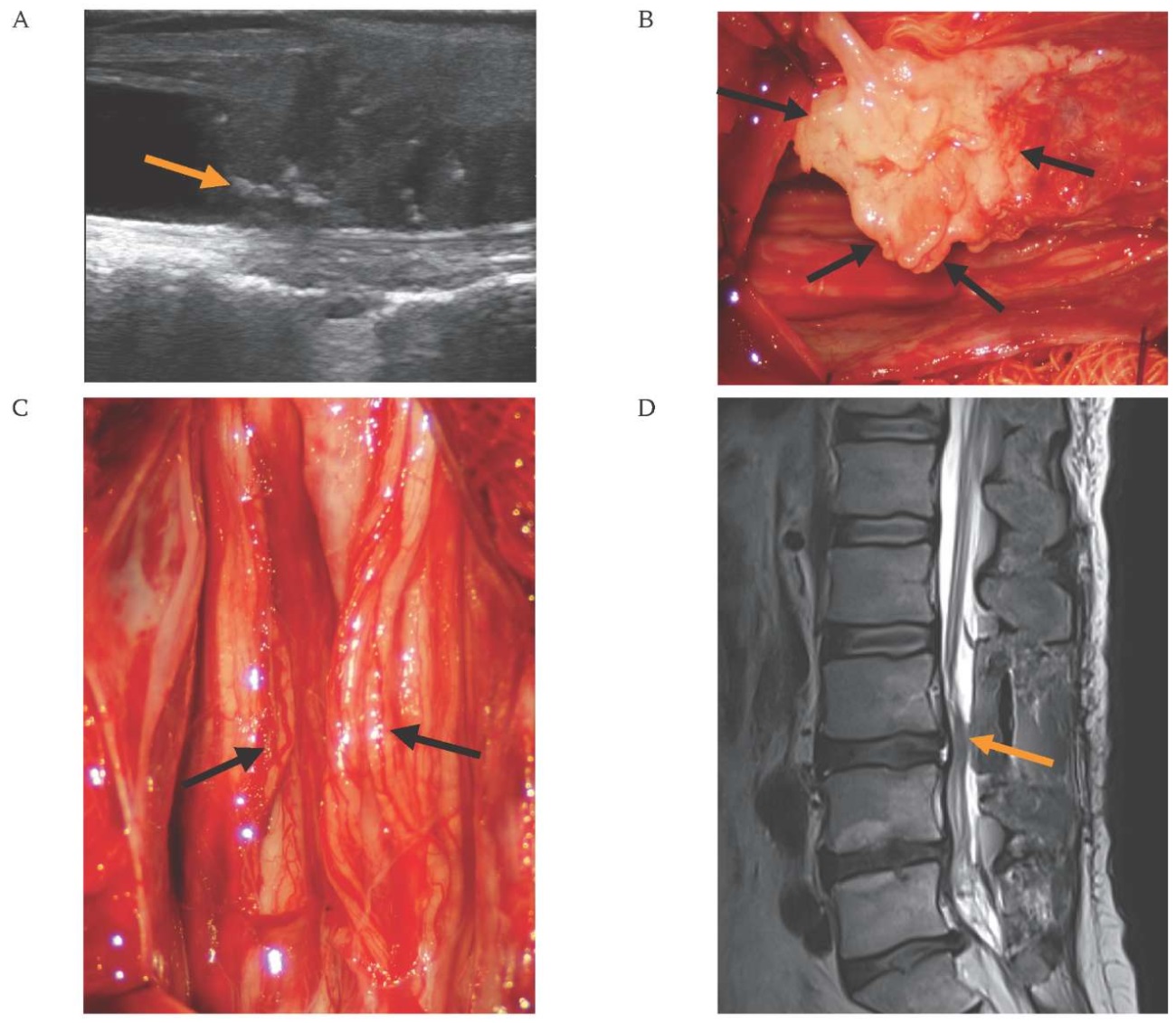
РИС. 3. Операция удаления интрадурального грыжевого секвестра у пациента 51 года 07.05.2024.
A. Интраоперационное УЗ-сканирование корешков конского хвоста в сагиттальной плоскости через твердую мозговую оболочку дурального мешка после ламинэктомии L3 позвонка. Гиперэхогенная зона, обозначенная оранжевой стрелкой – грыжевой секвестр.
B. Интраоперационная микрофотография. Секвестр выделен из спаек и отделен от корешков спинного мозга (черные стрелки).
C. Интраоперационная микрофотография. Вид корешков спинного мозга после удаления секвестра (черные стрелки).
D. Магнитно-резонансная томография поясничного отдела позвоночника, выполненная на следующий день после операции: Т2 сагиттальный срез. Секвестр полностью удален (оранжевая стрелка).
FIG. 3. Surgery to remove the intradural disc sequestrum in a 51-year-old patient, May 7, 2024.
A. Intraoperative ultrasound of the cauda equina nerve roots. Ultrasound was performed in the sagittal plane through the durotomy of the dural sac after L3 laminectomy. The hyperechoic area, marked by the orange arrow – represents the disc sequestrum.
B. Intraoperative micrograph. The sequestrum is dissected from adhesions and separated from the spinal nerve roots (black arrows).
C. Intraoperative micrograph. View of the spinal nerve roots after sequestrum removal (black arrows).
D. Postoperative lumbar spine magnetic resonance imaging performed the day after surgery: sagittal T2-weighted image. The sequestrum is completely removed (orange arrow).
После операции отмечен регресс болевого синдрома в области поясницы и в ногах, уменьшение выраженности гипестезии. При контрольном МРТ-исследовании от 08.05.2024 удаление секвестра полное (рис. 3D). Пациент выписан на амбулаторное лечение через 5 суток после операции.
На момент написания работы (1,5 мес. с момента операции) отмечает восстановление чувствительности в области ягодиц и внутренней поверхности бедер, появление позывов на мочеиспускание. Самостоятельное мочеиспускание по-прежнему возможно только с помощью напряжения мышц передней брюшной стенки, дефекация только после клизмы, проводится реабилитация.
ОБСУЖДЕНИЕ
Большинство авторов сходятся во мнении, что спайки между вентральной частью дурального мешка и задней продольной связкой являются основным фактором, способствующим появлению интрадуральной грыжи [5]. Спаечный процесс может возникать в результате дегенеративного поражения дисков, травмы, предшествующей операции или воспаления [6–8]. На фоне спаечного процесса происходит фиксация дурального мешка к задней продольной связке и наружным отделам фиброзного кольца. Движения в поясничном отделе позвоночника приводят к эрозивному процессу с истончением фиксированного участка ТМО [4][5].
Внезапная чрезмерная нагрузка способствуют перфорации ТМО и проникновению грыжи диска в интрадуральное пространство [8]. При этом спайки предотвращают латеральную миграцию фрагментов диска в случае его секвестрации [9].
Z. Tempel и соавт. описали пациента с интрадуральной грыжей диска на уровне L2–L3 и отсутствием эпидуральных спаек. Они предположили, что острые краевые остеофиты задней поверхности тел позвонков привели к истончению и надрыву ТМО в момент секвестрации диска [10]. D. Luo и соавт. во время операции обнаружили экстраинтрадуральное расположение грыжи. Значительная часть секвестрированной ткани диска располагалась в дуральном мешке, а остальная часть – в эпидуральном пространстве [8]. Сообщается также о трансдуральном проникновении грыжевых фрагментов [7][11][12]. Возможным механизмом трансдурального прорыва является наличие хронически текущей обширной интрадуральной грыжи, которая приводит к истончению дорсальной ТМО и ее разрыву [7][11]. Таким образом, можно проследить поэтапное перемещение грыжи из вентрального эпидурального пространства в интрадуральное, а затем дорзально [8][13].
Миграции грыжевых фрагментов в полости дурального мешка на уровень других сегментов описывают крайне редко [10][14–18]. S.D. Daffner и соавт. впервые описали интраоперационную миграцию подобной грыжи, предположив, что она могла быть вызвана положением пациента на раме Вильсона [17]. Описания краниальной миграции секвестра в отечественной литературе нам не удалось найти. В представленном нами случае, к сожалению, невозможно установить точную причину краниальной миграции секвестра. Вероятно, это произошло при неловком движении, после которого появились признаки компрессии корешков конского хвоста.
Отмечено, что у 30–60% пациентов с ИГМД наблюдается синдром конского хвоста, что в несколько раз выше аналогичного показателя для грыж, располагающихся эпидурально [2], в остальном симптомы неспецифичны [10].
В большинстве случаев ИГМД диагностируется интраоперационно [19], до операции диагноз устанавливается лишь в 7% случаев [20]. Специфических признаков интрадурального проникновения секвестра по данным МРТ-исследования до настоящего времени не описано. При длительном течении ИГМД на МРТ с внутривенным контрастированием определяется гиперинтенсивный ободок грануляционной ткани. Сам секвестр контраст не накапливает [21][22], что отмечалось у нашего пациента.
Хирургическое вмешательство является единственным эффективным методом лечения ИГМД [8]. При развитии синдрома конского хвоста в срочном порядке выполняется хирургическая декомпрессия [10][23].
Стандартизировать объем доступа, оптимального для удаления ИГМД, невозможно в связи с тем, что в большинстве описанных случаев интрадуральное проникновение дискового материала выявляется только в ходе вмешательства. К. Kobayashi и соавт. считают, что этом случае нужно расширять операционный доступ для обеспечения надежной герметизации ТМО [24].
В приведенном нами клиническом примере генез образования непосредственно до проведения операции оставался неясен, поэтому в качестве доступа была выбрана ламинэктомия, которая позволила провести широкую ревизию интрадурального пространства, тщательный радикулолиз и выявить краниальную миграцию секвестрированной грыжи диска. Операция была выполнена через 9 недель с момента вероятного проникновения дискового материала в интрадуральное пространство. Длительное нахождение секвестра в конечной цистерне повлекло за собой грубую арахнопатию, затруднившую удаление грыжи и достижение частичного клинического улучшения после операции.
Дефекты ТМО, возникающие при интрадуральном проникновении секвестра, в зависимости от размера и расположения могут быть ушиты без дополнительной пластики или пластически закрыты с помощью аутоткани или аллотрансплантатов с дополнительной герметизацией биологическим клеем [8][25]. В представленном случае прорыв секвестра в интрадуральное пространство произошел на уровне L4–L5, секвестр мигрировал из зоны прорыва в полость дурального мешка на уровень тела L3, где не обнаружено дефекта ТМО.
ЗАКЛЮЧЕНИЕ
Краниальная миграция интрадуральной секвестрированной грыжи диска – очень редкая патология, не имеющая специфических клинических признаков. При МРТ-исследовании мигрировавший в дуральном мешке секвестр представляет собой объемное образование, генез которого определить крайне трудно. Диагноз в большинстве случаев устанавливается в ходе хирургического вмешательства. Длительное нахождение секвестра в конечной цистерне влечет за собой грубую арахнопатию, затрудняющую удаление грыжи.
ВКЛАД АВТОРОВ
Г.Ю. Евзиков внес основной вклад в разработку концепции статьи, подготовил текст и согласен принять на себя ответственность за все аспекты клинического наблюдения. М.Г. Башлачев и М.И. Гайдаш участвовали в разработке концепции статьи и подготовке текста. Г.Ю. Евзиков, М.Г. Башлачев принимали активное участие в лечении пациента. Все авторы одобрили окончательную версию статьи.
AUTHORS CONTRIBUTIONS
Grigoriy Yu. Evzikov developed the main concept of the article, wrote the text, approved the final version, and agreed to take responsibility for all aspects of the case report. Mikhail G. Bashlachev and Maksim I. Gaydash participated in developing the concept of the article and drafting the text. Grigoriy Yu. Evzikov, Mikhail G. Bashlachev took an active part in the treatment of the patient. All authors approved the final version of the article.
Соответствие принципам этики. Заявление о согласии. Пациент дал согласие на публикацию представленной статьи «Интрадуральный секвестр межпозвонковой грыжи поясничного отдела позвоночника с краниальной миграцией: клиническое наблюдение» в журнале «Сеченовский вестник».
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Финансирование. Исследование не имело спонсорской поддержки (собственные ресурсы).
Ethics statements. Consent statement. The patient consented to the publication of the article “Intradural sequestration of lumbar disc herniation with cranial migration: a case report” in the “Sechenov Medical Journal”.
Conflict of interests. The authors declare that there is no conf ict of interests.
Financial support. The study was not sponsored (own resources).
Список литературы
1. Loya V.K., Krishna Narayan T.V., Singh Dhillon C., Shashikant Pophale C. Intradural lumbar disc herniation with cauda equina syndrome: Case report and recent advances. Brain Spine. 2023 Dec 14; 4: 102724. https://doi.org/10.1016/j.bas.2023.102724. PMID: 38510606
2. Байков Е.С., Крутько А.В. Грыжи межпозвонковых дисков с интрадуральной миграцией их фрагментов. Хирургия позвоночника. 2016; 13(4): 73–77. https://doi.org/10.14531/ss2016.4.73-77. EDN: XBKHFD / Baikov E.S., Krutko A.V. Intervertebral disc herniation with intradural migra tion of fragments. Russian Journal of Spine Surgery (Khirurgiya Pozvonochnika). 2016; 13(4): 73–77 (In Russian). https://doi.org/10.14531/ss2016.4.73-77. EDN: XBKHFD
3. Jin Y.Z., Zhao B., Zhao X.F., et al. Lumbar intradural disc herniation caused by injury: a case report and literature review. Orthop Surg. 2023 Jun; 15(6): 1694–1701. https://doi.org/10.1111/os.13723. PMID: 37073103
4. Wen H., Xiao L., Chen Y., et al. Intradural disc herniation at the L2/3 level: a case report and literature review. Annals of palliative medicine. 2022 Sep; 11(9): 3005–3013. https://doi.org/10.21037/apm-22-1017. PMID: 36217628
5. Floeth F., Herdmann J. Chronic dura erosion and intradural lumbar disc herniation: CT and MR imaging and intraoperative photographs of a transdural sequestrectomy. European spine J. 2012 Jun; 21 Suppl 4(Suppl 4): S453–457. https://doi.org/10.1007/s00586-011-2073-2. PMID: 22109565
6. Rathod T., Panchal S., Marathe N., et al. Intradural disc herniation in the lumbar spine: a case report. JNMA J. Nepal Med Assoc. 2020 May 30; 58(225): 345–348. https://doi.org/10.31729/jnma.4798. PMID: 32538932
7. Pedaballe A.R., Mallepally A.R., Tandon V., et al. An unusual case of transdural herniation of a lumbar intervertebral disc: diagnostic and surgical challenges. World Neurosurg. 2019 Aug; 128: 385–389. https://doi.org/10.1016/j.wneu.2019.05.103. PMID: 31121367
8. Luo D., Ji C., Xu H., et al. Intradural disc herniation at L4/5 level causing Cauda equina syndrome: A case report. Medicine (Baltimore). 2020 Feb; 99(7): e19025. https://doi.org/10.1097/MD.0000000000019025. PMID: 32049799
9. Theodorou D.J., Theodorou S.J., Kakitsubata Y., et al. P osterior and anterior epidural and intradural migration of the sequestered intervertebral disc: Three cases and review of the literature. J. Spinal Cord Med. 2022 Mar; 45(2): 305–310. https://doi.org/10.1080/10790268.2020.1730110. PMID: 32130089
10. Tempel Z., Zhu X., McDowell M.M., et al. Severe intradural lumbar disc herniation with cranially oriented free fragment migration. World Neurosurg. 2016 Aug; 92: 582.e1–582.e4. Epub 2016 Jun 16. https://doi.org/10.1016/j.wneu.2016.06.024. PMID: 27318310
11. Singh P.K., Shrivastava S., Dulani R., et al. Dorsal herniation of cauda equina due to sequestrated intradural disc. Asian Spine J. 2012 Jun; 6(2): 145–147. https://doi.org/10.4184/asj.2012.6.2.145. PMID: 22708020
12. Reina E.G., Calonge E.R., Heriot R.P. Transdural lumbar disc herniation. Spine (Phila Pa 1976). 1994 Mar 1; 19(5): 617–619. https://doi.org/10.1097/00007632-199403000-00020. PMID: 8184359
13. Oztürk A., Avci E., Yazgan P., et al. Intradural herniation of intervertebral disc at the level of Lumbar 1-Lumbar 2. Turk Neurosurg. 2007 Apr; 17(2): 134–137. PMID: 17935031
14. Sarliève P., Delabrousse E., Clair C., et al. Intradural disc herniation with cranial migration of an excluded fragment. Clin Imaging. 2004 May-Jun; 28(3): 170–172. https://doi.org/10.1016/S0899-7071(03)00147-5. PMID: 15158220
15. Choi J.Y., Lee W.S., Sung K.H. Intradural lumbar disc herniation – is it predictable preoperatively? A report of two cases. Spine J. 2007 Jan-Feb; 7(1): 111–117. https://doi.org/10.1016/j.spinee.2006.02.025. PMID: 17197344
16. Kim H.S., Eun J.P., Park J.S. Intradural migration of a sequestrated lumbar disc fragment masquerading as a spinal intradural tumor. J. Korean Neurosurg Soc. 2012 Aug; 52(2): 156–158. https://doi.org/10.3340/jkns.2012.52.2.156. PMID: 23091677
17. Daffner S.D., Sedney C.L., Rosen C.L. Migratory intradural disk herniation and a strategy for intraoperative localization. Global Spine J. 2015 Feb; 5(1): 55–58. https://doi.org/10.1055/s-0034-1381728. PMID: 25648315
18. Park Y.S., Hyun S.J., Kim K.J., Jahng T.A. Multiple intradural disc herniations masquerading as intradural extramedullary tumors: a case report and review of the literature. Korean J. Spine. 2016 Mar; 13(1): 30–32. https://doi.org/10.14245/kjs.2016.13.1.30. PMID: 27123028
19. Cheng C.H., Che-Chao Chang M.P., Lin H.L., et al. Intradural lumbar disc herniation: A case report and literature review. Heliyon. 2022 Dec 14; 8(12): e12257. https://doi.org/10.1016/j.heliyon.2022.e12257. PMID: 36578377
20. Matsumoto T., Toyoda H., Terai H., et al. Utility of discography as a preoperative diagnostic tool for intradural lumbar disc herniation. Asian Spine J. 2016 Aug; 10(4): 771–775. https://doi.org/10.4184/asj.2016.10.4.771. PMID: 27559461
21. Wasserstrom R., Mamourian A.C., Black J.F., Lehman R.A. Intradural lumbar disk fragment with ring enhancement on MR. AJNR Am J. Neuroradiol. 1993 Mar-Apr; 14(2): 401–404. PMID: 8456719
22. Ihejirika R.C., Tong Y., Patel K., Protopsaltis T. Intradural lumbar disc herniation: illustrative case. J. Neurosurg Case Lessons. 2021 Nov 1; 2(18): CASE21336. https://doi.org/10.3171/CASE21336. PMID: 36061623
23. Arrigo R.T., Kalanithi P., Boakye M. Is cauda equina syndrome being treated within the recommended time frame? Neurosurgery. 2011 Jun; 68(6): 1520–1526; discussion 1526. https://doi.org/10.1227/NEU.0b013e31820cd426. Erratum in: Neurosurgery. 2012 May; 70(5): 1324–1325 . PMID: 21311382
24. Kobayashi K., Imagama S., Matsubara Y., et al. Intradural disc herniation: radiographic fi fi ndings and surgical results with a literature review. Clin Neurol Neurosurg. 2014 Oct; 125: 47–51. https://doi.org/10.1016/j.clineuro.2014.06.033. PMID: 25086430
25. Huliyappa H.A., Singh R.K., Singh S.K., et al. Transdural herniated lumbar disc disease with muscle patch for closure of durotomy – A Brief review of literature. Neurol Neurochir Pol. 2017 Mar-Apr; 51(2): 149–155. https://doi.org/10.1016/j.pjnns.2016.12.002. PMID: 28024891
Об авторах
Г. Ю. ЕвзиковРоссия
Евзиков Григорий Юльевич – д-р мед. наук, профессор кафедры нервных болезней и нейрохирургии,
ул. Трубецкая, д. 8, стр. 2, г. Москва, 119048.
М. Г. Башлачев
Россия
Башлачев Михаил Григорьевич – канд. мед. наук, нейрохирург нейрохирургического отделения с операционным блоком Клиники нервных болезней им. А.Я. Кожевникова Университетской клинической больницы № 3,
ул. Трубецкая, д. 8, стр. 2, г. Москва, 119048.
М. И. Гайдаш
Россия
Гайдаш Максим Игоревич – невролог, аспирант кафедры нервных болезней и нейрохирургии,
ул. Трубецкая, д. 8, стр. 2, г. Москва, 119048.
Дополнительные файлы

|
1. Чек-лист CARE | |
| Тема | ||
| Тип | Research Instrument | |
Скачать
(114KB)
|
Метаданные ▾ | |