Перейти к:
Классификация аневризм офтальмического сегмента внутренней сонной артерии: обзор литературы
https://doi.org/10.47093/2218-7332.2024.15.4.4-18
Аннотация
Аневризмы офтальмического сегмента внутренней сонной артерии (ВСА) традиционно рассматриваются в качестве сложных в связи с особенностями их анатомического строения, труднодоступностью для открытой хирургии и наличием риска ухудшения зрительных функций. Высокая вариативность расположения каротидно-офтальмологических (параклиноидных) аневризм является основной причиной отсутствия общепризнанной клинико-анатомической классификации аневризм данной локализации. В свою очередь, отсутствие их анатомической унификации ограничивает коммуникацию специалистов, участвующих в диагностике и лечении таких пациентов, а также затрудняет сравнительный анализ клинических данных и результатов микрохирургических и внутрисосудистых операций. Предлагаемая обобщенная схема классификации аневризм офтальмического сегмента ВСА может применяться для систематизации клинического материала, детальной проработки хирургических алгоритмов и выработки оптимальной тактики лечения пациентов с аневризмами параклиноидной локализации.
Ключевые слова
Улучшение результатов хирургического лечения пациентов с церебральными аневризмами, которые относятся к категории сложных, остается актуальной проблемой нейрохирургии. В соответствии с критериями, предложенными L. Sekhar и соавт. [1], R. Hanel и R. Spetzler [2], к сложным относятся: аневризмы со склерозированной и широкой шейкой (соотношение купол/шейка менее 1,5); аневризмы без шейки; аневризмы с внутрипросветными тромбами; аневризмы с функционально значимыми артериями, отходящими от купола; расслаивающие и блистерные аневризмы; аневризмы более 25 мм в диаметре; аневризмы труднодоступной локализации и ранее оперированные аневризмы.
Несмотря на значительный прогресс в диагностике аневризматической болезни головного мозга, связанный с использованием методов компьютерной томографической и магнитно-резонансной ангиографии, усовершенствование внутрисосудистых вмешательств с использованием микроспиралей, стентов и потокперенаправляющих устройств и разработку последующих методов нейрореабилитации, кардинального улучшения результатов лечения пациентов с церебральными аневризмами не достигнуто [3].
Аневризмы, располагающиеся в офтальмическом сегменте внутренней сонной артерии (ВСА), относят к сложным в связи с особенностями их анатомического строения и труднодоступностью для открытой хирургии [4]. Сравнительный анализ результатов хирургического лечения интактных и разорвавшихся офтальмических аневризм не выявляет достоверных различий между открытым клипированием и внутрисосудистым лечением [4–9]. В этой связи вопрос выбора оптимального метода выключения аневризм данной локализации остается открытым.
Каротидно-офтальмические аневризмы занимают около 6% от всех интракраниальных аневризм [10–14]. Для них характерна высокая вариативность строения купола, что создает трудности в статистическом анализе имеющегося клинического материала, так как используемые исследователями клинико-анатомические классификации аневризм данной локализации не унифицированы и не сопоставимы друг с другом (рис. 1).
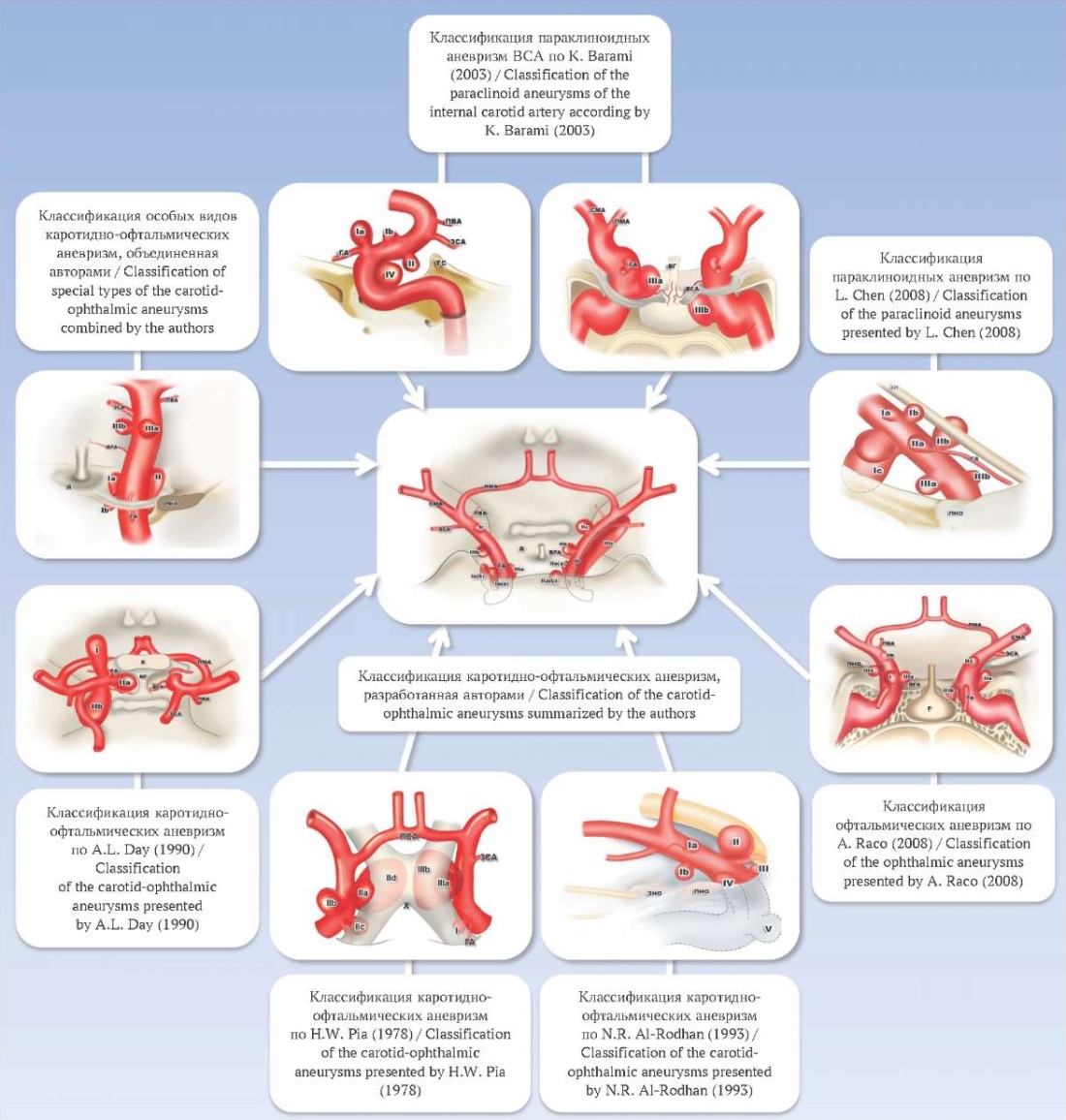
РИС. 1. История создания классификаций каротидно-офтальмических аневризм.
Примечание: ВСА – внутренняя сонная артерия.
FIG. 1. History of the creation of carotid-ophthalmic aneurysm classifications.
Note: ICA – internal carotid artery.
Цель данного обзора — анализ имеющихся клинико-анатомических классификаций аневризм офтальмического сегмента ВСА с представлением обобщенной классификационной схемы. Поиск классификаций осуществлялся в PubMed без ограничений по году публикации и языку оригинала по ключевым словосочетаниям: “carotid-ophthalmic aneurysm”, “ophthalmic aneurysm”.
Клиническая анатомия офтальмического сегмента внутренней сонной артерии
Общепризнанные анатомические границы офтальмического сегмента ВСА определены H. Gibo и соавт. [15], которые выделили в составе супраклиноидной части ВСА три сегмента: офтальмический, коммуникантный и хориоидальный в соответствии с функционально значимыми артериями, отходящими в их пределах. Важной особенностью данной классификации являлось то, что она не шла вразрез с международной анатомической номенклатурой, согласно которой ВСА разделена на шейную, каменистую, пещеристую и мозговую части [16], а лишь уточняла ее в соответствии с запросами клинической практики.
Ряд исследователей, исходя из решаемых ими клинических задач, при описании хода ВСА предложили собственные классификационные схемы, различающиеся обозначением сегментов и их числом [17–21]. На сегодняшний день наиболее употребительной среди нейрохирургов, рентген-хирургов и нейрорентгенологов является классификация A. Bouthillier – J.T. Keller [18], в которой сегменты ВСА подразделяются на: шейный, петрозальный, «рваный», кавернозный, клиноидный, офтальмический и коммуникантный (рис. 2).
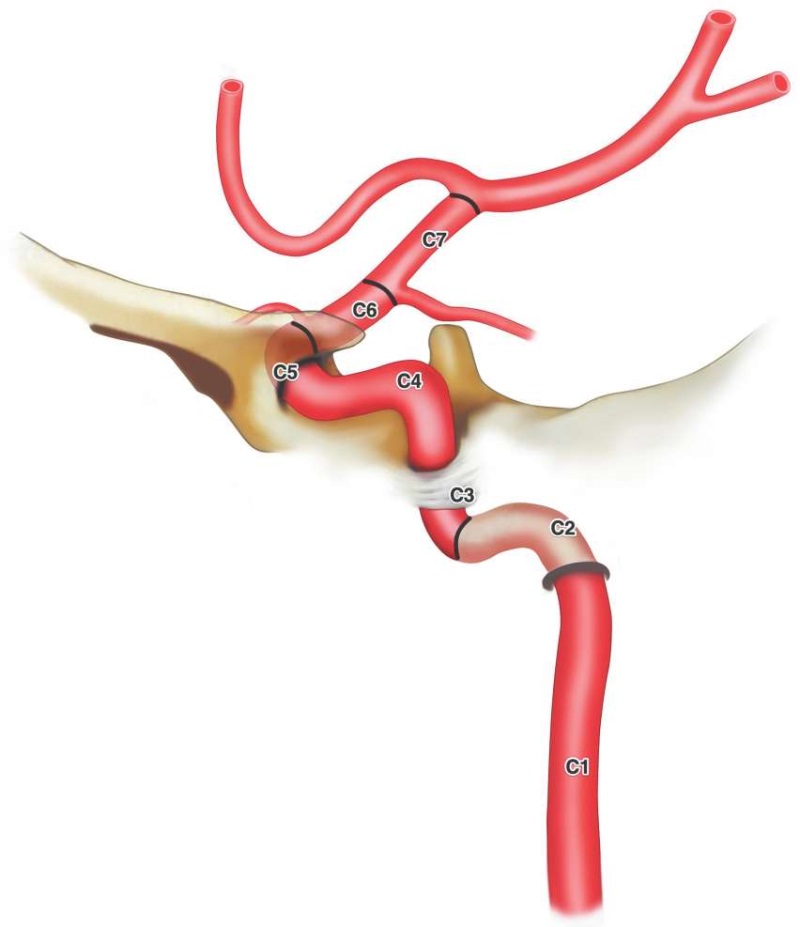
РИС. 2. Классификация сегментов внутренней сонной артерии по A. Bouthillier – J.T. Keller, 1996 [18].
Примечание: С1 – шейный; С2 – петрозальный; С3 – «рваный»; С4 – кавернозный; С5 – клиноидный; С6 – офтальмический; С7 – коммуникантный.
FIG. 2. Classification of the segments of the internal carotid artery presented by A. Bouthillier – J.T. Keller, 1996 [18].
Note: С1 – cervical; С2 – petrous; С3 – lacerum; С4 – cavernous; С5 – clinoid; С6 – ophthalmic; С7 – communicating.
Цифровая нумерация сегментов ВСА в данной классификации идет по току крови от сердца, что унифицирует ее с номенклатурой A.L. Rhoton [22]. Выделение особого «рваного» сегмента, который другими исследователями рассматривается как участок кавернозной части ВСА, не вызывает возражений у большинства нейрохирургов, так как этот сегмент имеет важное прикладное значение при выполнении эндоскопических и открытых операций на наружном основании черепа.
Границы офтальмического сегмента ВСА по A.L. Rhoton и A. Bouthillier – J.T. Keller совпадают: проксимально – это твердая мозговая оболочка, формирующая верхнюю стенку кавернозного синуса (дистальное дуральное кольцо), а дистально – устье задней соединительной артерии [15][22–25].
Основной ветвью офтальмического сегмента ВСА является глазная артерия (ГА) [15][23][26]. В подавляющем большинстве случаев (89%) ГА исходит из супраклиноидного отдела ВСА, тотчас выше дистального дурального кольца [15][22–25]. Однако в связи со сложным, многоступенчатым эмбриогенезом церебральных артерий [27–33] существует ряд альтернативных вариантов отхождения ГА:
- от средней оболочечной артерии с вхождением в орбиту через верхнюю глазничную щель – одновременное кровоснабжение орбиты из наружной и внутренней сонной артерий [28];
- отхождение в толще дурального кольца [34];
- экстрадуральное отхождение в клиноидном или кавернозном сегменте [29–32].
Крайне редко ГА может отходить от ипсилатеральной передней мозговой артерии [33][35].
От офтальмического сегмента, помимо ГА, отходят мелкие перфорирующие артерии, кровоснабжающие хиазму, зрительный нерв, премамиллярный отдел III желудочка, зрительный тракт, твердую мозговую оболочку переднего наклоненного отростка, турецкого седла и бугорка турецкого седла. Наиболее крупные ветви, кровоснабжающие воронку гипофиза, номинируются как верхние гипофизарные артерии [15][23–25]. В казуистических случаях от офтальмического сегмента может отходить ипсилатеральная передняя мозговая артерия [36][37].
Тактика и техника открытых операций у пациентов с каротидно-офтальмическими аневризмами, которые также именуют параклиноидными [24], определяются местом ее отхождения от ствола ВСА, связью с функционально значимыми ветвями, взаимоотношением с дуральными структурами основания черепа, направлением и размерами купола аневризмы, а также степенью компрессии куполом зрительных путей.
Многими исследователями отмечалось, что место отхождения, форма и направление купола параклиноидной аневризмы часто не соответствует классическим представлениям о формировании аневризм в местах отхождении боковых ветвей и изгибов несущей артерии, что затрудняет их систематизацию [38–40]. Это объясняет факт отсутствия до настоящего времени общепризнанной номенклатуры данной патологии.
История создания классификаций каротидно-офтальмических аневризм
Впервые разделение аневризм офтальмического сегмента ВСА по анатомическому признаку было предложено в 1971 г. P. Kothandaram и соавт. [41] на основе анализа 19 клинических наблюдений. В зависимости от положения купола относительно ипсилатерального зрительного нерва аневризмы подразделялись на три типа: субхиазмальный, супрахиазмальный и парахиазмальный [41].
Следующей важной вехой стала классификация аневризм внутренней сонной артерии, предложенная в 1978 г. H.W. Pia [42]. Раздел аневризм «офтальмической области» основывался на анализе результатов обследования 19 пациентов с 20 аневризмами. В этой двухуровневой классификации аневризмы первоначально подразделялись, исходя из их положения относительно устья ГА. Выделялись инфраофтальмические, супраофтальмические и параофтальмические аневризмы. В свою очередь, супраофтальмические аневризмы стратифицировались в зависимости от расположения и степени воздействия их купола на зрительные пути на параоптический, супраоптический и инфраоптический типы. Для больших и гигантских аневризм также выделялись супрахиазмальный и инфрахиазмальный варианты (рис. 3).
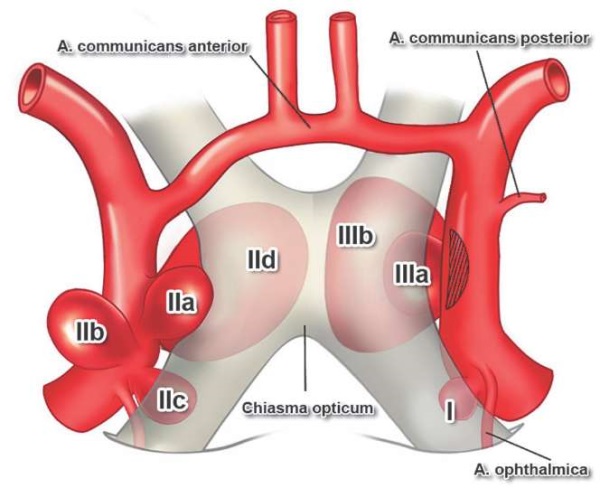
РИС. 3. Классификация каротидно-офтальмических аневризм по H.W. Pia, 1978 [42]:
I – инфраофтальмические (инфраофтальмические – инфраоптические).
II – супраофтальмические: IIa – супраоптические, IIb – параоптические, IIc – инфраоптические, IId – инфрахиазмальные.
III – параофтальмические (из нижней стенки внутренней сонной артерии): IIIa – инфраоптические, IIIb – инфрахиазмальные.
FIG. 3. Classification of the carotid-ophthalmic aneurysms presented by H.W. Pia, 1978 [42]:
I – infraophthalmic (infraophthalmic – infraoptic).
II – supraophthalmic: IIa – supraoptic, IIb – paraoptic, IIc – infraoptic, IId – infrachiasmatic.
III – paraophthalmic (from the inferior wall of the internal carotid artery): IIIa – infraoptic, IIIb – infrachiasmatic.
Среди параофтальмических аневризм выделялись инфраоптический и инфрахиазмальный варианты. Авторами отмечено, что параоптическое и супраоптическое расположение было характерно только для супраофтальмических аневризм. Также указана возможность интраселлярного (субдиафрагмального) расположения параофтальмической аневризмы (одно наблюдение), оказывающей воздействие на гипофиз [42].
В 1990 г. A.L. Day [43] представил результаты лечения 80 пациентов с аневризмами офтальмического сегмента ВСА. Автор стратифицировал аневризмы на две группы: связанные с устьем ГА и не связанные с ним (аневризмы верхней гипофизарной артерии). В рамках второй группы в зависимости от места отхождения и направления купола аневризмы, в свою очередь, выделялись супраселлярный и параклиноидный варианты (рис. 4).
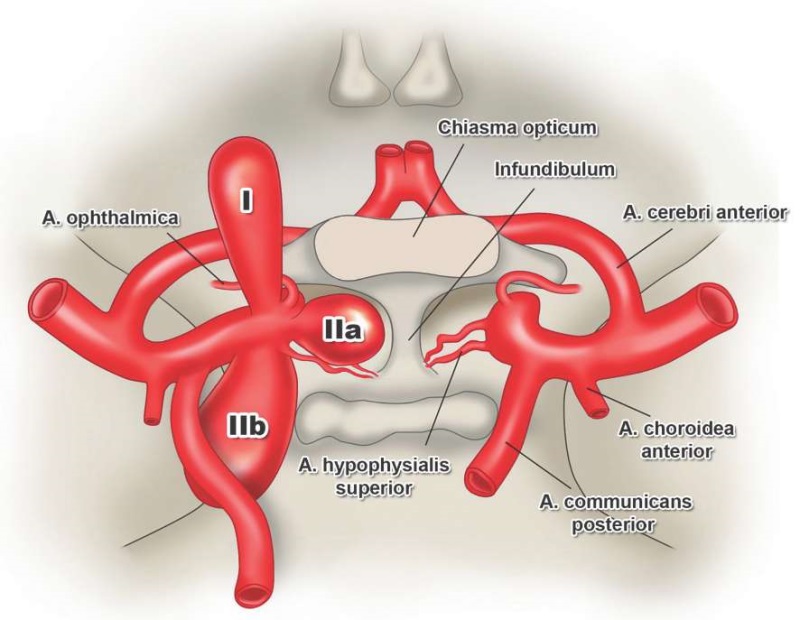
РИС. 4. Классификация каротидно-офтальмических аневризм по A.L. Day, 1990 [43]:
I – аневризмы глазной артерии.
II – аневризмы верхней гипофизарной артерии: IIa – супраселлярные, IIb – параклиноидные.
FIG. 4. Classification of the carotid-ophthalmic aneurysms presented by A.L. Day, 1990 [43]:
I – ophthalmic artery aneurysms.
II – superior hypophyseal artery aneurysms: IIa – suprasellar, IIb – paraclinoid.
В 1994 г. H.H. Batjer и соавт. [44] представили результаты лечения 89 пациентов с параклиноидными аневризмами, которые в соответствии с анатомическими особенностями подразделяли на три группы: каротидно-офтальмическая аневризма, верхние гипофизарные и проксимальные аневризмы задней стенки ВСА. Эта классификация de facto не отличается от номенклатуры A.L. Day.
Совершенствование классификаций. Редкие типы офтальмических аневризм
Совершенствование методов лучевой диагностики, наращивание количества выполняемых открытых и внутрисосудистых вмешательств постепенно расширили научные представления об аневризмах офтальмического сегмента ВСА, что привело к выделению новых ее подтипов, расположение и индивидуальная анатомия которых не укладывалась в классификационные схемы, предложенные H.W. Pia, A.L. Day и H.H. Batjer. К ним относятся аневризмы: ствола ВСА, каротидной пещеры, субклиноидные, частично интракавернозные и переходные кавернозные аневризмы.
На возможность формирования на основном стволе ВСА аневризм, не связанных устьями магистральных боковых ветвей, впервые указал M.G. Yasargil, выделивший аневризмы верхней стенки и дистальные аневризмы медиальной стенки ВСА [11]. Более поздними исследованиями было показано, что аневризмы ствола ВСА в 86% случаев являются аневризмами диссекционного или блистерного типа, что создает особые сложности в ходе открытых операций [45].
Термин «аневризмы каротидной пещеры» впервые ввели в 1989 г. S. Kobayashi и соавт. для аневризм, исходящих из вентромедиальной поверхности наиболее проксимальной интрадуральной части ВСА [46]. Купол этих аневризм может находиться как интрадурально, в небольшом углублении твердой мозговой оболочки, получившем название каротидной пещеры, или частично интракавернозно (рис. 5). Локализация этих аневризм была четко охарактеризована N.R. Al-Rodhan и соавт. как медиальные инфраофтальмические – супракавернозные аневризмы с интрадурально расположенной шейкой и интрадуральным или интракавернозным расположением купола [47].
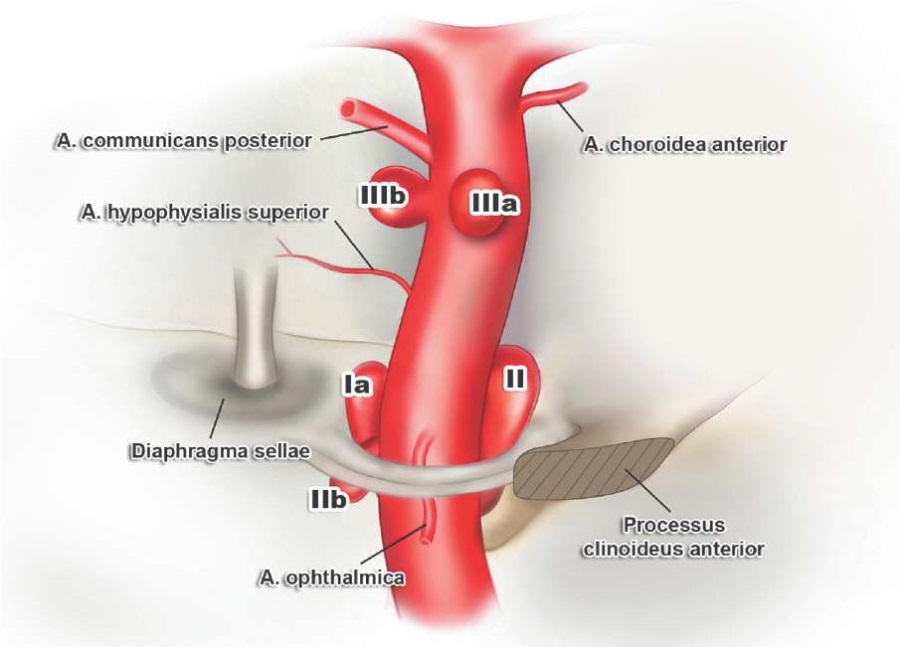
РИС. 5. Классификация особых видов каротидно-офтальмических аневризм, объединенная авторами S. Kobayashi, 1989 [46], K. Korosue и R.C. Heros, 1992 [48], N.R. Al-Rodhan, 1993 [47], S.L. Nutik, 2003 [49]:
I – аневризмы каротидной пещеры: Ia – интрадуральные, Ib – интрадурально-интракавернозные.
II – субклиноидные аневризмы.
III – каротидно-офтальмические аневризмы ствола внутренней сонной артерии: IIIa – дорсальной поверхности, IIIb – медиальной поверхности.
FIG. 5. Classification of special types of the carotid-ophthalmic aneurysms united by authors S. Kobayashi, 1989 [46], K. Korosue & R.C. Heros, 1992 [48], N.R. Al-Rodhan, 1993 [47], S.L. Nutik, 2003 [49]:
I – carotid cave aneurysms: Ia – intradural, Ib – intradural-intracavernous.
II – subclinoid aneurysms.
III – carotid-ophthalmic aneurysms of the trunk of the internal carotid artery: IIIa – dorsal surface, IIIb – medial surface.
Понятие «субклиноидные аневризмы» впервые ввели в 1992 г. K. Korosue и R.C. Heros [48]. Детальный анализ аневризм данного типа сделал S.L. Nutik [49], который определил их как редкий вариант мешотчатых аневризм латеральной поверхности ВCA, прилегающей к переднему наклоненному отростку. Шейка и часть купола субклиноидных аневризм располагаются в клиноидном сегменте, а основная часть купола – интрадурально. Отличительной особенностью этих аневризм является отсутствие связи шейки с устьем ГА (рис. 5).
Аневризмы вентральной (нижней) поверхности ВСА с частично интракавернозным расположением впервые были описаны S.L. Nutik в 1978 г. [50]. Особенностью этих аневризм является их отхождение от нижней поверхности ВСА без связи с функционально значимыми артериями. Их шейка может располагаться интра- или экстраинтрадурально, а купол интрадурально или интрадурально-интракавернозно [50].
В 1993 г. в работе N.R. Al-Rodhan и соавт. [47] была представлена классификация аневризм клиноидной области ВСА (рис. 6). В ней с анатомических позиций четко выделено пять групп. Первая – супраофтальмические-инфракоммуникантные, в составе которой выделены две подгруппы: Ia – верхние гипофизарные и Ib – вентральные параклиноидные аневризмы. Вторая группа – офтальмические (связанные с устьем ГА). Третья – инфраофтальмические-супракавернозные (аневризмы каротидной пещеры). Четвертая группа – переходные кавернозные (шейка аневризмы располагается внутрикавернозно, а купол интрадурально). И пятая группа – кавернозные (вся аневризма располагается внутри кавернозного синуса).
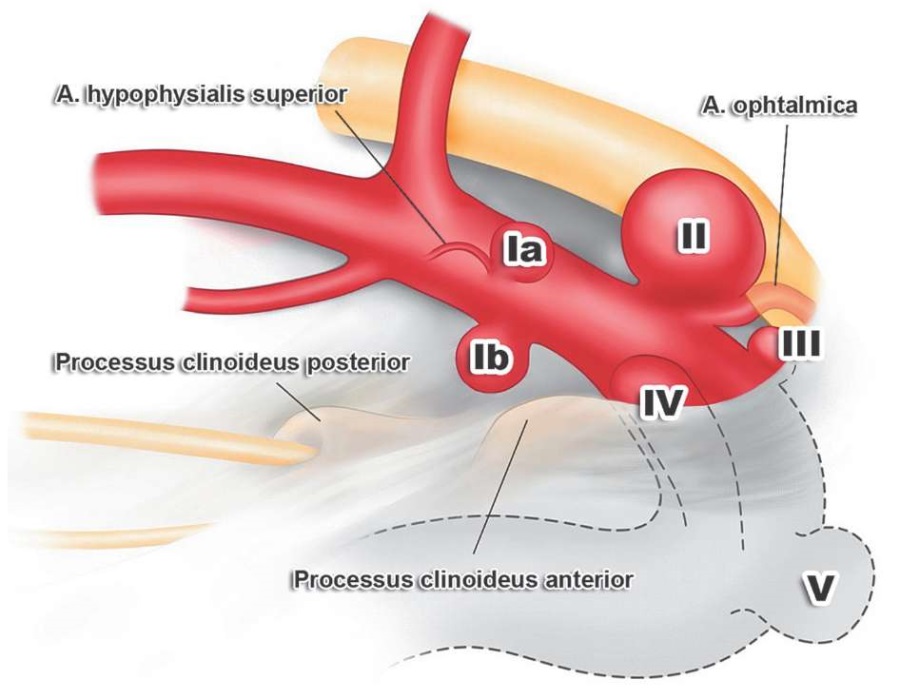
РИС. 6. Классификация каротидно-офтальмических аневризм по N.R. Al-Rodhan, 1993 [47]:
Ia – верхние гипофизарные аневризмы.
Ib – вентральные параклиноидные аневризмы.
II – аневризмы глазной артерии.
III – аневризмы каротидной пещеры.
IV – переходные кавернозные аневризмы.
V – кавернозные аневризмы.
FIG. 6. Classification of the carotid-ophthalmic aneurysms presented by N.R. Al-Rodhan 1993 [47]:
Ia – superior hypophyseal aneurysms.
Ib – ventral paraclinoid aneurysms.
II – ophthalmic artery aneurysms.
III – carotid cave aneurysms.
IV – transitional cavernous aneurysms.
V – cavernous aneurysms.
Несколько позже, в 1997 г., G. Fries и соавторы в ходе анализа результатов лечения 51 пациента с каротидно-офтальмическими аневризмами, помимо аневризм задней стенки ВСА, глазной и верхней гипофизарной артерий, также выделили особую группу частично интракавернозных аневризм без их четкой анатомической характеристики [51]. В этом же году T. Ohmoto и соавт. предложили отнести к переходным кавернозным аневризмам не только пациентов с IV группой аневризм по N.R. Al-Rodhan, но и все случаи частично интракавернозных аневризм – когда шейка располагается интрадурально, а купол распространяется экстрадурально, и наоборот [52].
В 1998 г. O. De Jesus и соавт. опубликовали результаты лечения 28 пациентов с клиноидными и параклиноидными аневризмами [53]. Клиноидные аневризмы в зависимости от места отхождения и направления купола подразделялись на передние, медиальные и латеральные. Параклиноидные аневризмы авторы стратифицировали в соответствии с классификацией H.H. Batjer, 1994 год [44].
В 1997 г. Y. Kumon и соавт. [54] на основании детального анализа 15 пациентов выделили пять групп параклиноидных аневризм: латерохиазмальные, супрахиазмальные, субхиазмальные (отходящие от медиальной поверхности ВСА дистальнее устья ГА), параклиноидные (отходящие от нижней поверхности ВСА) и аневризмы каротидной пещеры.
В 2002 г. Y. Tanaka и соавт. [39] представили клинико-радиометрический анализ результатов лечения 85 пациентов, в ходе которого стратифицировали параклиноидные аневризмы данной локализации в зависимости от проекции их купола на боковых ангиограммах на передний наклоненный отросток на супраклиноидные, клиноидные и инфраклиноидные. В ходе исследования также анализировалась связи шейки аневризмы с устьями глазной и верхней гипофизарной артерией, а также от направления купола аневризмы на ангиограммах в прямой проекции.
Значимым событием в вопросе систематизации параклиноидных аневризм стала работа K. Barami и соавт. 2003 г. [55], основанная на анализе 61 пациента. В зависимости от места отхождения и направления купола аневризмы были разделены на четыре типа. Аневризмы первого типа исходят из дорсальной (верхней, передней) поверхности ВСА и имеют верхнее направление купола, среди них выделяется два подтипа: Ia – связанные с устьем ГА, Ib – не связанные с ветвями ВСА (нередко бывают блистерными). Отходящие от вентральной (нижней, задней) поверхности ВСА и не имеющие связи с ее ветвями аневризмы, имеющие направленный вниз к кавернозному синусу купол, отнесены ко второму типу. Аневризмы третьего типа возникают из медиальной стенки ВСА: IIIa – связанные с устьем верхней гипофизарной артерии, IIIb – не связанные с ветвями ВСА, располагающиеся ниже диафрагмы турецкого седла (субдиафрагмальные). Большие аневризмы, исходящие одновременно из клиноидного и параклиноидного сегментов, вызывающие дилатацию дистального дурального кольца, отнесены к четвертому типу (рис. 7).
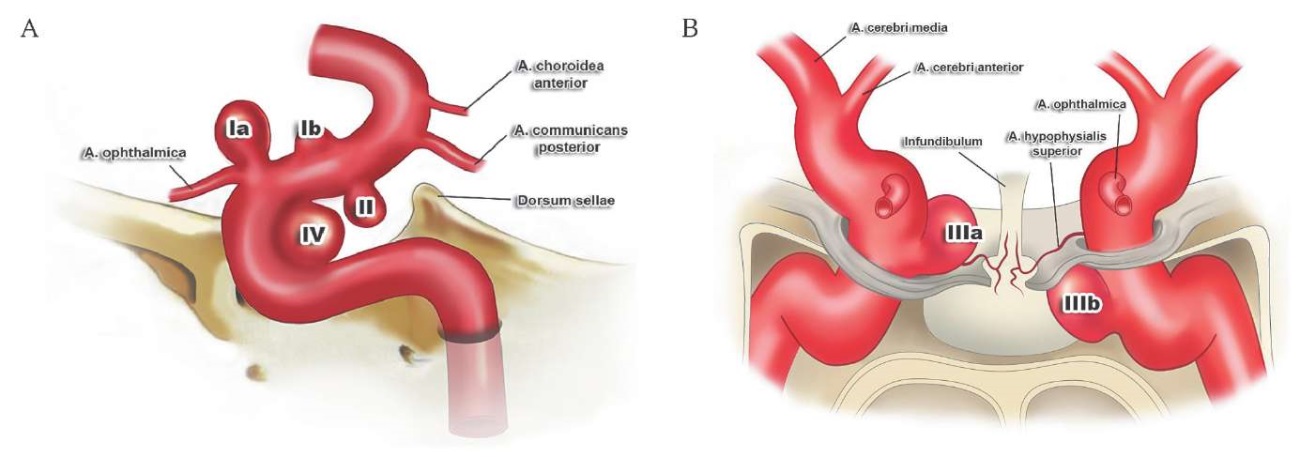
РИС. 7. Классификация параклиноидных аневризм внутренней сонной артерии по K. Barami, 2003 [55]: А – дорсальная и вентральная поверхность; B – медиальная поверхность.
Аневризмы первого типа: Ia и Ib.
Аневризмы второго типа: II.
Аневризмы третьего типа: IIIа (верхней гипофизарной артерии) и IIIb (субдиафрагмальные).
Аневризмы четвертого типа: IV.
FIG. 7. Classification of the paraclinoid aneurysms of the internal carotid artery by K. Barami, 2003 [55]: A – dorsal and ventral surface; B – medial surface.
Type I aneurysms: Ia, Ib.
Type II aneurysms.
Type III aneurysms: IIIа (superior hypophyseal artery), IIIb (infradiaphragmatic).
Type IV aneurysms.
В 2005 г. N. Andaluz и соавт. на основании анализа 78 пациентов и литературных данных предложили разделить параклиноидные аневризмы на четыре типа [56]: I тип – аневризмы ГА с дорсальным направлением купола, II тип – аневризмы ГА с медиальным направлением купола, III тип – аневризмы верхней гипофизарной артерии с супраселлярным направлением купола и IV тип – аневризмы верхней гипофизарной артерии с параклиноидным (вентральным) направлением купола
В 2008 г. L. Chen и соавт. [57] модифицировали классификацию N.R. Al-Rodhan. Параклиноидные аневризмы были разделены на 3 группы: супраофтальмические (отходящие от ствола ВСА дистальнее устья ГА), офтальмические (связанные с устьем ГА) и инфраофтальмические (отходящие от ВСА, на участке между устьем ГА и дуральным кольцом). В первой группе выделялось два подтипа: с верхним направлением купола (верхние) и нижним направлением купола (вентральные). Авторы указывают, что в ряде случаев часть купола вентральных аневризм может располагаться внутрикавернозно (рис. 8).
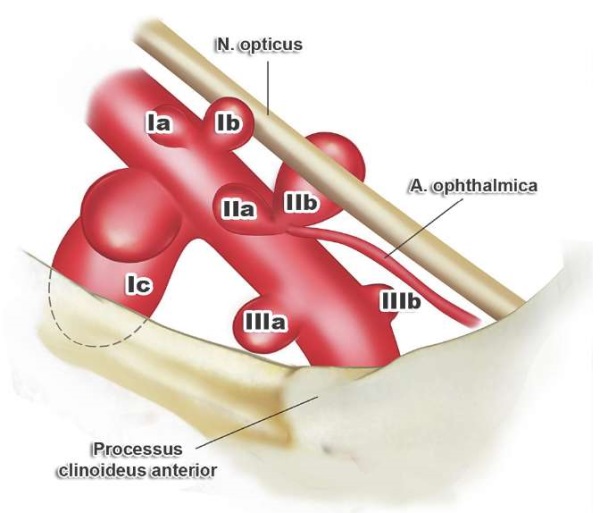
РИС. 8. Классификация параклиноидных аневризм по L. Chen, 2008 [57]:
I. Супраофтальмические:
Ia – верхние; Ib – вентральные; Ic – вентральные частично внутрикавернозные.
II. Офтальмические: IIa; IIb.
III. Инфраофтальмические: IIIa; IIIb.
FIG. 8. Classification of the paraclinoid aneurysms presented by L. Chen, 2008 [57]:
I. Supraophthalmic:
Ia – superior; Ib – ventral; Ic – ventral partially intracavernous.
II. Ophthalmic: IIa; IIb.
III. Infraophthalmic: IIIa; IIIb.
В этом же году A. Raco и соавт. [58] классифицировали офтальмические аневризмы в зависимости от места их отхождения на стволе ВСА. Группа I состояла из аневризм, исходящих из переднемедиальной поверхности офтальмического сегмента ВСА в непосредственной близости от устья ГА. В группу II включены аневризмы, исходящие из передней и переднелатеральной поверхности ВСА вне связи с ее ветвями. Эти аневризмы были разделены на три подтипа: IIa – субклиноидные мешотчатые, IIb – блистерные или диссекционные, IIc – дистальные мешотчатые переднелатеральной поверхности ВСА. Группа III состояла из аневризм, исходящих из медиальной и задней поверхностей офтальмического сегмента ВСА. Дополнительно выделялись аневризмы верхней гипофизарной артерии, каротидной пещеры и задней стенки ВСА (рис. 9).
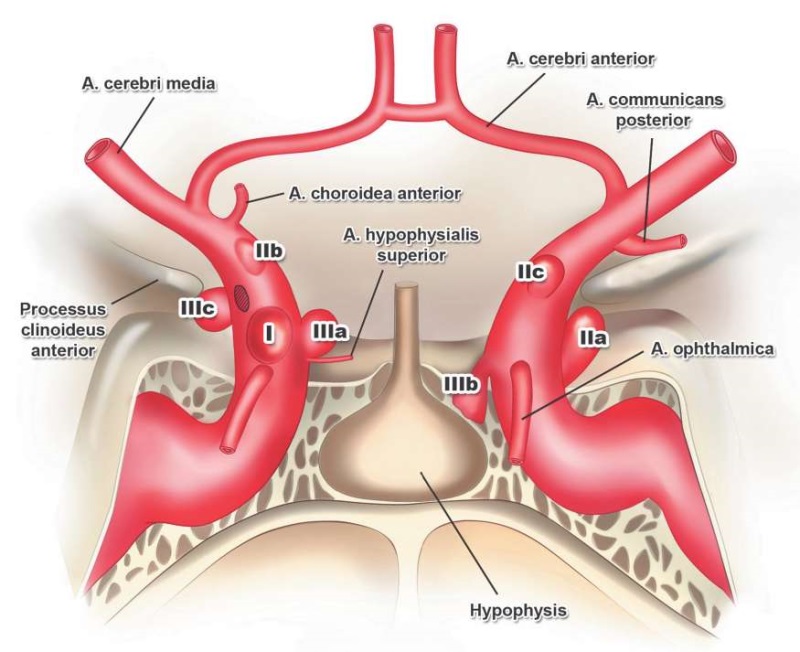
РИС. 9. Классификация офтальмических аневризм по A. Raco, 2008 [58]:
Группа I – каротидно-офтальмическая аневризма глазной артерии.
Группа II – каротидно-офтальмическая аневризма передней и латеральной поверхностей внутренней сонной артерии: IIa – субклиноидные мешотчатые аневризмы; IIb – блистерные аневризмы; IIc – дистальные мешотчатые аневризмы.
Группа III – каротидно-офтальмическая аневризма медиальной и задней поверхностей внутренней сонной артерии: IIIa – верхней гипофизарной артерии; IIIb – каротидной пещеры; IIIc – задней стенки внутренней сонной артерии.
FIG. 9. Classification of the ophthalmic aneurysms presented by A. Raco, 2008 [58]:
Group I aneurysm – carotid-ophthalmic aneurysm of the ophthalmic artery.
Group II aneurysm – carotid-ophthalmic aneurysm of the anterior and lateral wall of internal carotid artery: IIa – subclinoid saccular aneurysms; IIb – blisterlike aneurysms; IIc – distal saccular aneurysms.
Group III aneurysm – carotid-ophthalmic aneurysm of the posterior and medial wall of internal carotid artery: IIIa – superior hypophyseal artery; IIIb – carotid cave; IIIc – posterior carotid wall.
Более простую классификацию предложили A. Krisht и соавт. [59][60]. В ней выделяются: верхние параклиноидные (истинные офтальмические) аневризмы, нижние параклиноидные (вентральные) аневризмы, латеральные (субклиноидные) аневризмы и медиальные параклиноидные аневризмы (верхней гипофизарной артерии и каротидной пещеры).
В 2017 г. О.Д. Шехтман и соавт. [35] предложили классификацию больших и гигантских аневризм ВСА, в которой выделили особый фузиформный или пансегментарный тип аневризм.
Завершающей классификацией, найденной в доступной нам литературе на момент написания статьи, является классификация 2019 г. T. Kamide и соавт. [24], в которой выделено 6 групп аневризм: ГА, верхней гипофизарной артерии, каротидной пещеры, дорсальной, вентральной поверхностей ВСА и клиноидные (субклиноидные).
Обобщенная классификационная схема
Несмотря на кажущееся многообразие вышеперечисленных классификаций, в них больше сходства, чем различий. В большинстве из них выделяется три ключевых типа аневризм:
- связанные с устьем ГА;
- медиальной поверхности ВСА;
- вентральной (нижней) поверхности ВСА.
Помимо этого, некоторые авторы внесли в классификационные схемы особые типы аневризм, локализующиеся в зоне перехода экстрадуральной части ВСА в интрадуральную [24][47][50][54][55], а также аневризмы основного ствола ВСА, не связанные с устьями ее боковых ветвей [24][55].
Все аневризмы, располагающихся на границе экстра- и интрадуральных участков ВСА в тесной связи с дистальным дуральным кольцом и структурами кавернозного синуса, на наш взгляд, целесообразно рассматривать в рамках единой группы переходных аневризм. К этой группе можно отнести: отходящие от латеральной поверхности ВСА субклиноидные и переходные кавернозные аневризмы; исходящие из медиальной поверхности ВСА аневризмы каротидной пещеры и субдиафрагмальные, а также аневризмы вентральной поверхности ВСА с частично интракавернозным расположением [60][61].
В качестве отдельной подгруппы каротидно-офтальмических аневризм также необходимо выделить аневризмы ствола ВСА в связи с высокой частотой их встречаемости среди них блистерных и диссекционных аневризм, требующих особого подхода в хирургическом лечении.
В данной работе представлена обобщенная классификационная схема, в которой выделяются три группы офтальмических аневризм, каждая из которых подразделяется на три подтипа (рис. 10, 11).
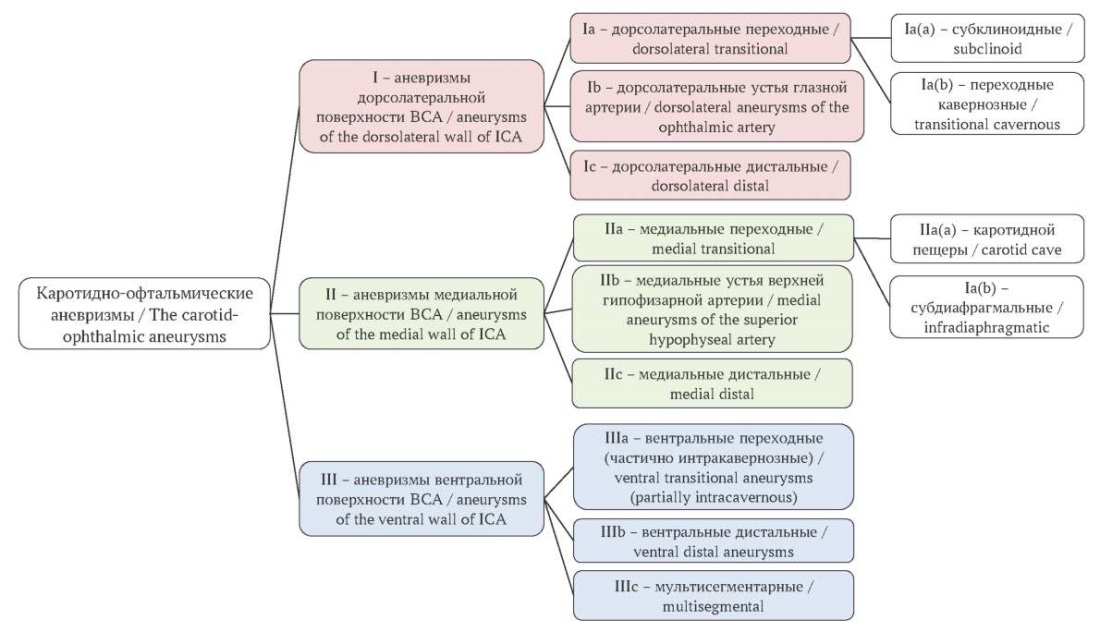
РИС. 10. Схема классификации каротидно-офтальмических аневризм, обобщенная авторами, 2024.
Примечание: ВСА – внутренняя сонная артерия.
FIG. 10. Classification scheme of the carotid-ophthalmic aneurysms summarized by the authors, 2024.
Note: ICA – internal carotid artery.
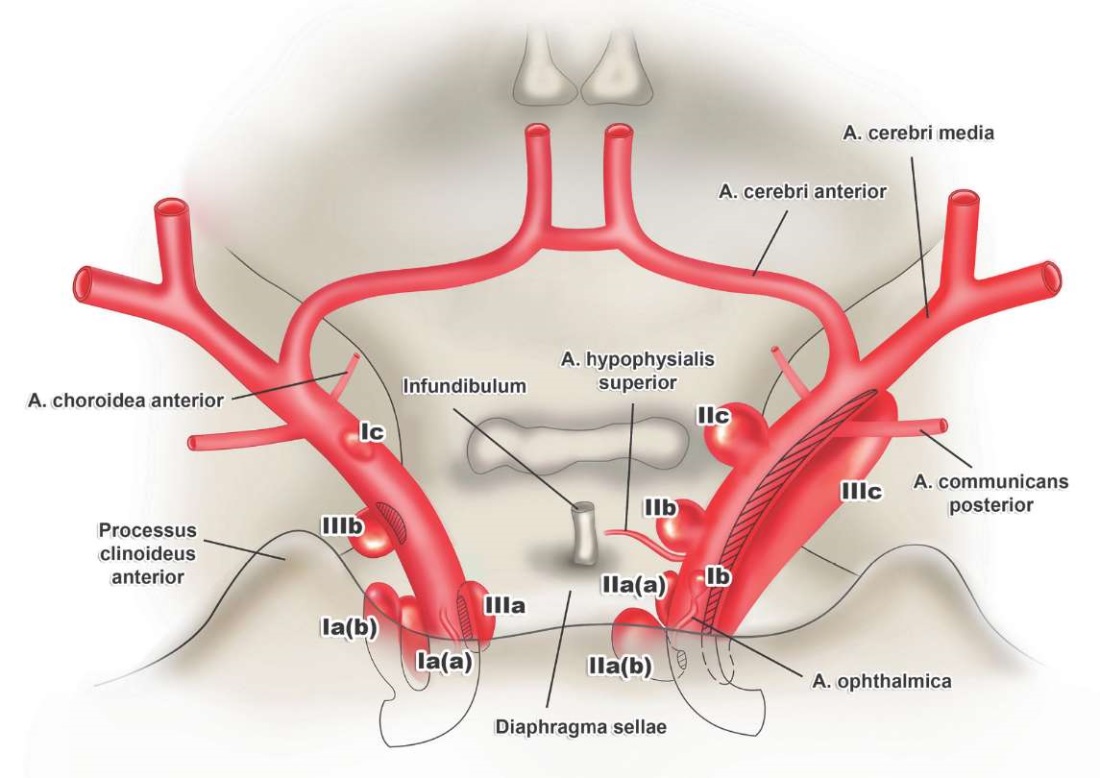
РИС. 11. Cхема мест типичного расположения каротидно-офтальмических аневризм, обобщенная авторами (2024):
I группа – аневризмы дорсолатеральной поверхности внутренней сонной артерии:
Ia – дорсолатеральные переходные: Ia(а) – субклиноидные, Iа(b) – переходные кавернозные;
Ib – дорсолатеральные устья глазной артерии;
Ic – дорсолатеральные дистальные (ствола внутренней сонной артерии).
II группа – аневризмы медиальной поверхности внутренней сонной артерии:
IIa – медиальные переходные: IIa(a) – каротидной пещеры, IIa(b) субдиафрагмальные;
IIb – медиальные устья верхней гипофизарной артерии;
IIc – медиальные дистальные (ствола внутренней сонной артерии).
III группа – аневризмы вентральной поверхности внутренней сонной артерии:
IIIa – вентральные переходные (частично интракавернозные);
IIIb – вентральные дистальные;
IIIc – мультисегментарные.
FIG. 11. Scheme of typical locations of carotid-ophthalmic aneurysms summarized by the authors (2024):
Group I – aneurysms of the dorsolateral wall of internal carotid artery:
Ia – dorsolateral transitional aneurysms: Ia(a) – subclinoid, Ia(b) – transitional cavernous;
Ib – dorsolateral aneurysms of the ophthalmic artery;
Ic – dorsolateral distal aneurysms (trunk of the internal carotid artery).
Group II – aneurysms of the medial wall of internal carotid artery:
IIa – medial transitional aneurysms: IIa(a) – carotid cave, IIa(b) – infradiaphragmatic;
IIb – medial aneurysms of the superior hypophyseal artery;
IIc – medial distal aneurysms (trunk of the internal carotid artery).
Group III – aneurysms of the ventral wall of internal carotid artery:
IIIa – ventral transitional aneurysms (partially intracavernous);
IIIb – ventral distal aneurysms;
IIIc – multisegmental.
Представленная обобщенная классификационная схема содержит ключевые варианты расположения аневризм офтальмического сегмента ВСА, описанные в научной литературе. При ее разработке использован мнемонический прием структурирования информации 3 по 3, что делает ее простой для запоминания и интуитивно понятной. Данная классификация может использоваться для систематизации клинических и диагностических данных врачами разных специальностей, а также для детальной проработки хирургических алгоритмов выполнения проксимального контроля, выделения и клипирования аневризмы каждого подтипа.
ЗАКЛЮЧЕНИЕ
Вопрос анатомической унификации параклиноидных аневризм имеет большое значение, так как выделение каждого подтипа аневризм de facto означает наличие существенных различий в технике их выключения: методов профилактики возможного кровотечения, объеме выполняемой диссекции структур основания черепа (вскрытие только мембранозной части зрительного канала, резекция верхней стенки зрительного канала, резекция переднего наклоненного отростка или диссекция кавернозного синуса с мобилизацией ВСА из дистального дурального кольца), алгоритмов арахноидальной диссекции и способа окончательного клипирования аневризмы.
Анализ расположения и размеров аневризмы позволяет прогнозировать риск развития зрительных нарушений и вынужденного треппинга внутренней сонной артерии, целесообразность выполнения превентивного обходного шунтирования, а в ряде случаев аргументированно отказаться от открытой хирургии в пользу внутрисосудистого вмешательства.
ВКЛАД АВТОРОВ
И.Н. Север провела поиск и анализ данных литературы. А.Е. Герасюта выполнила иллюстрации. Д.В. Литвиненко написал текст и провел редактирование рукописи. В.В. Ткачев разработал концепцию научной работы, провел редактирование текста с внесением ценного интеллектуального содержания. Все авторы утвердили окончательную версию статьи.
AUTHOR CONTRIBUTIONS
Irina N. Sever conducted the search and analysis of literature data. Anna E. Gerasyuta performed illustrations. Dmitry V. Litvinenko wrote the text and edited the manuscript.Vyacheslav V. Tkachev developed the concept of scientific work, edited the text with the introduction of valuable intellectual content. All authors approved the final version of the article.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Финансирование. Исследование не имело спонсорской поддержки (собственные ресурсы).
Conflict of interests. The authors declare that there is no conflict of interests.
Financial support. The study was not sponsored (own resources).
Список литературы
1. Sekhar L.N., Kalavakonda C. Cerebral revascularization for aneurysms and tumors. Neurosurgery. 2002 Feb; 50(2): 321–331. https://doi.org/10.1097/00006123-200202000-00014. PMID: 11844267
2. Hanel R.A., Spetzler R.F. Surgical treatment of complex intracranial aneurysms. Neurosurgery. 2008 Jun; 62(6 Suppl 3): 1289–1297; discussion 1297–1299. https://doi.org/10.1227/01.neu.0000333794.13844.d9. PMID: 18695549
3. Крылов В.В., Дашьян В.Г., Винокуров А.Г. и др. Микрохирургия аневризм сосудов головного мозга. АБВ-пресс, 2022; 856 с. ISBN 978-56046462-2-9. EDN: IVKOCL / Krylov V.V., Dashyan V.G., Vinokurov A.G., et al. Microsurgery of cerebral aneurysms. ABV-press, 2022; 856 p. (In Russian). ISBN 97856046462-2-9. EDN: IVKOCL
4. Kosty J.A., Andaluz N.O., Gozal Y.M., et al. Microsurgical treatment for unruptured intracranial aneurysms: a modern single surgeon series. Br J Neurosurg. 2019 Jun; 33(3): 322–327. https://doi.org/10.1080/02688697.2018.1527286. Epub 2018 Nov 19. PMID: 30451001
5. Asaid M., O’Neill A.H., Bervini D., et al. Unruptured paraclinoid aneurysm treatment effects on visual function: systematic review and meta-analysis. World Neurosurg. 2017 Oct; 106: 322–330. https://doi.org/10.1016/j.wneu.2017.06.135. Epub 2017 Jun 30. PMID: 28669879
6. Moon E., Park W., Song Y., et al. Mass effect after flow diversion for unruptured large and giant cavernous or paraclinoid internal carotid artery aneurysm. World Neurosurg. 2023 Dec; 180: e108– e116. https://doi.org/10.1016/j.wneu.2023.08.129. Epub 2023 Sep 9. PMID: 37690582
7. Feng G.J., Gao F., Huang X.Y., et al. Efficacy and safety of endovascular coiling vs surgical clipping for patients with ruptured carotid-ophthalmic aneurysm: A protocol for systematic review and meta-analysis. Medicine (Baltimore). 2020 Nov 20; 99(47): e23235. https://doi.org/10.1097/MD.0000000000023235. PMID: 33217840
8. Touzé R., Gravellier B., Rolla-Bigliani C., et al. Occlusion rate and visual complications with fl ow-diverter stent placed across the ophthalmic artery’s origin for carotid-ophthalmic aneurysms: a meta-analysis. Neurosurgery. 2020 Apr 1; 86(4): 455–463. https://doi.org/10.1093/neuros/nyz202. PMID: 31215625
9. Falk Delgado A., Andersson T., Falk Delgado A. Ruptured carotid- ophthalmic aneurysm treatment: a non-inferiority metaanalysis comparing endovascular coiling and surgical clipping. Br J Neurosurg. 2017 Jun; 31(3): 345–349. https://doi.org/10.1080/02688697.2017.1297371. Epub 2017 Mar 2. PMID: 28637115
10. Sengupta R.P., Gryspeerdt G.L., Hankinson J. Carotid-ophthalmic aneurysms. J Neurol Neurosurg Psychiatry. 1976 Sep; 39(9): 837– 853. https://doi.org/10.1136/jnnp.39.9.837. PMID: 993805
11. Yasargil M.G., Gasser J.C., Hodosh R.M., Rankin T.V. Carotidophthalmic aneurysms: direct microsurgical approach. Surg Neurol. 1977 Sep; 8(3): 155–165. PMID: 897986
12. Dolenc V.V. A combined epi- and subdural direct approach to carotid-ophthalmic artery aneurysms. J Neurosurg. 1985 May; 62(5): 667–672. https://doi.org/10.3171/jns.1985.62.5.0667. PMID: 3989589
13. Kawashima M., Matsushima T., Miyazono M., et al. Two surgical cases of internal carotid-ophthalmic artery aneurysms: special reference to the usefulness of three-dimensional CT angiography. Neurol Res. 2002 Dec; 24(8): 825–828. https://doi.org/10.1179/016164102101200807. PMID: 12500708
14. Locksley H.B. Natural history of subarachnoid hemorrhage, intracranial aneurysms and arteriovenous malformations. Based on 6368 cases in the cooperative study. J Neurosurg. 1966; 25(2): 219–239. https://doi.org/10.3171/jns.1966.25.2.0219. PMID: 5911370
15. Gibo H., Lenkey C., Rhoton A.L. Jr. Microsurgical anatomy of the supraclinoid portion of the internal carotid artery. J Neurosurg. 1981 Oct; 55(4): 560–574. https://doi.org/10.3171/jns.1981.55.4.0560. PMID: 7277004
16. Колесников Л.Л. Terminologia anatomica. Медицина. 2003; 424 с. ISBN 5-225-04765-3. EDN: QKMADX / Kolesnikov. L.L. Terminologia anatomica. Medicine. 2003; 424 p. (In Russian). ISBN 5-225-04765-3. EDN: QKMADX
17. Fischer E. Die Lageabweichungen der vorderen hirnarterie im crefassbild. / The positional deviations of the anterior cerebral artery in angiograms (In German). Zentralbl Neurochir 1938; 3: 300–313.
18. Bouthillier A., van Loveren H.R., Keller J.T. Segments of the internal carotid artery: a new classifi cation. Neurosurgery. 1996 Mar; 38(3): 425-432; discussion 432–433. https://doi.org/10.1097/00006123-199603000-00001. PMID: 8837792
19. Labib M., Prevedello D., Carrau R., et al. A road map to the internal carotid artery in expanded endoscopic endonasal approaches to the ventral cranial base. Neurosurgery 2014 Sep; 10 Suppl 3: 448–471; discussion 471. https://doi.org/10.1227/NEU.0000000000000362. PMID: 24717685
20. Abdulrauf S.I., Ashour A.M., Marvin E., et al. Proposed clinical internal carotid artery classifi cation system. J Craniovertebr Junction Spine. 2016 Jul-Sep; 7(3): 161–170. https://doi.org/10.4103/09748237.188412. Erratum in: J Craniovertebr Junction Spine. 2017 Jan-Mar; 8(1): 84. https://doi.org/10.4103/0974-8237.199897. PMID: 27630478; PMCID: PMC4994148
21. Wanibuchi M., Friedman A.H., Fukushima T. Photo atlas of skull base dissection: techniques and operative approaches. Ann R Coll Surg Engl. 2010 Nov; 92(8): 717. https://doi.org/10.1308/003588410X12771863937403a. PMCID: PMC3229394
22. Rhoton A.L. Jr. The supratentorial arteries. Neurosurgery. 2002 Oct; 51(4 Suppl): S53–120. PMID: 12234447
23. Seoane E., Rhoton A.L. Jr., de Oliveira E. Microsurgical anatomy of the dural collar (carotid collar) and rings around the clinoid segment of the internal carotid artery. Neurosurgery. 1998 Apr; 42(4): 869–884; discussion 884–886. https://doi.org/10.1097/00006123199804000-00108. PMID: 9574652
24. Kamide T., Burkhardt J.K., Tabani H., et al. Microsurgical clipping techniques and outcomes for paraclinoid internal carotid artery aneurysms. Oper Neurosurg (Hagerstown). 2020 Feb 1; 18(2): 183–192. https://doi.org/10.1093/ons/opz157. PMID: 31515556
25. Renn W.H., Rhoton A.L. Jr. Microsurgical anatomy of the sellar region. J. Neurosurg. 1975 Sep; 43(3): 288–298. https://doi.org/10.3171/jns.1975.43.3.0288. PMID: 1151464
26. Reisch R., Vutskits L., Filippi R., et al. Topographic microsurgical anatomy of the paraclinoid carotid artery. Neurosurg Rev. 2002 Jun; 25(3): 177–183. https://doi.org/10.1007/s10143-001-0192-7. PMID: 12135232
27. Naeini R.M., De J., Satow T., Benndorf G. Unilateral agenesis of internal carotid artery with ophthalmic artery arising from posterior communicating artery. AJR Am J Roentgenol. 2005 Feb; 184(2): 571–573. https://doi.org/10.2214/ajr.184.2.01840571. PMID: 15671382
28. Liu Q., Rhoton A.L. Jr. Middle meningeal origin of the ophthalmic artery. Neurosurgery. 2001 Aug; 49(2): 401–406; discussion 406–407. https://doi.org/10.1097/00006123-200108000-00025. PMID: 11504116
29. Lasjaunias P., Moret J., Manelfe C., et al. Arterial anomalies at the base of the skull. Neuroradiology. 1977 Jul 29; 13(5): 267–272. https://doi.org/10.1007/BF00347072. PMID: 896036
30. Lombardi G. Ophthalmic artery anomalies. Ophthalmologica. 1969; 157(5): 321–327. https://doi.org/10.1159/000305676. PMID: 5779308
31. Vignaud J., Hasso A.N., Lasjaunias P., Clay C. Orbital vascular anatomy and embryology. Radiology. 1974 Jun; 111(3): 617–626. https://doi.org/10.1148/111.3.617. PMID: 4828995
32. Willinsky R., Lasjaunias P., Berenstein A. Intracavernous branches of the internal carotid artery (ICA). Comprehensive review of their variations. Surg Radiol Anat. 1987; 9(3): 201–215. https://doi.org/10.1007/BF02109631. PMID: 3122341
33. Hamada J., Kitamura I., Kurino M., et al. Abnormal origin of bilateral ophthalmic arteries. Case report. J. Neurosurg. 1991 Feb; 74(2): 287–289. https://doi.org/10.3171/jns.1991.74.2.0287. PMID: 1988601
34. Indo M., Oya S., Tanaka M., Matsui T. High incidence of ICA anterior wall aneurysms in patients with an anomalous origin of the ophthalmic artery: possible relevance to the pathogenesis of aneurysm formation. J Neurosurg. 2014 Jan; 120(1): 93–98. https://doi.org/10.3171/2013.9.JNS131030. Epub 2013 Nov 1. PMID: 24180574
35. Шехтман О.Д., Элиава Ш.Ш., Пилипенко Ю.В., Коновалов А.Н. К вопросу о классификации больших и гигантских параклиноидных аневризм внутренних сонных артерий. Журнал «Вопросы нейрохирургии» имени Н.Н. Бурденко. 2017; 81(4): 17–25. https://doi.org/10.17116/neiro201781417-25. EDN: ZFBYMH. PMID: 28914867 / Shekhtman O.D., Eliava S.S., Pilipenko Y.V., Konovalov A.N. On the classifi cation of large and giant paraclinoid internal carotid artery aneurysms. Burdenko’s Journal of Neurosurgery. 2017; 81(4): 17–25 (In Russian). https://doi.org/10.17116/neiro201781417-25. EDN: ZFBYMH. PMID: 28914867
36. Герасюта А.Е., Зяблова Е.И., Север И.Н. и др. Случай редкой аномалии передней мозговой артерии у пациента с массивным аневризматическим субарахноидальным кровоизлиянием. REJR 2023; 13(2): 138–146. https://doi.org/10.21569/22227415-2023-13-2-138-146. EDN: GFXXBZ / Gerasyuta A.E., Zyablova E.I., Sever I.N., et al. A case of rare anterior cerebral artery anomaly in a patient with massive aneurysmatic subarachnoid hemorrhage. REJR 2023; 13(2): 138–146 (In Russian). https://doi.org/10.21569/2222-7415-2023-13-2-138-146. EDN: GFXXBZ
37. Литвиненко Д.В., Герасюта А.Е., Север И.Н. и др. Случай сочетания аневризмы задней соединительной артерии с атипичным отхождением ипсилатеральной глазной артерии. Инновационная медицина Кубани. 2024; 9(1): 122–128. https://doi.org/10.35401/2541-9897-2024-9-1-122-128. EDN: EKMLAO / Litvinenko D.V., Gerasyuta A.E., Sever I.N., et al. A case of posterior communicating artery aneurysm combined with an atypical origin of the ipsilateral ophthalmic artery. Innovative Medicine of Kuban. 2024; 9(1): 122–128 (In Russian). https://doi.org/10.35401/2541-9897-2024-9-1-122-128. EDN: EKMLAO
38. Rafiei A., Hafez A., Jahromi B.R., et al. Anatomic features of paraclinoid aneurysms: computed tomography angiography study of 144 aneurysms in 136 consecutive patients. Neurosurgery. 2017 Dec 1; 81(6): 949–957. https://doi.org/10.1093/neuros/nyx157. Erratum in: Neurosurgery. 2018 Jan 1; 82(1): 126. https://doi.org/10.1093/neuros/nyx582. PMID: 28419295
39. Tanaka Y., Hongo K., Tada T., et. al. Radiometric analysis of paraclinoid carotid artery aneurysms. J Neurosurg. 2002 Apr; 96(4): 649–653. https://doi.org/10.3171/jns.2002.96.4.0649. PMID: 11990802
40. Kawaguchi R., Miyachi S., Ohshima T., Matsuo N. Unruptured paraclinoid carotid aneurysms occur more frequently in younger ages. Neurointervention. 2021 Jul; 16(2): 111–116. https://doi.org/10.5469/neuroint.2021.00059. Epub 2021 May 24. PMID: 34030220
41. Kothandaram P., Dawson B.H., Kruyt R.C. Carotid-ophthalmic aneurysms. A study of 19 patients. J Neurosurg. 1971 Apr; 34(4): 544– 548. https://doi.org/10.3171/jns.1971.34.4.0544. PMID: 5554360
42. Pia H.W. Classification of aneurysms of the internal carotid system. Acta Neurochir (Wien). 1978; 40(1–2): 5–31. https://doi.org/10.1007/BF01773112. PMID: 654969
43. Day A.L. Aneurysms of the ophthalmic segment. A clinical and anatomical analysis. J Neurosurg. 1990 May; 72(5): 677–691. https://doi.org/10.3171/jns.1990.72.5.0677. PMID: 2324793
44. Batjer H.H., Kopitnik T.A., Giller C.A., Samson D.S. Surgery for paraclinoidal carotid artery aneurysms. J Neurosurg. 1994 Apr; 80(4): 650–658. https://doi.org/10.3171/jns.1994.80.4.0650. PMID: 8151343
45. Ogawa A., Suzuki M., Ogasawara K. Aneurysms at nonbranching sites in the surpaclinoid portion of the internal carotid artery: internal carotid artery trunk aneurysms. Neurosurgery. 2000 Sep; 47(3): 578–683; discussion 583–586. https://doi.org/10.1097/00006123-200009000-00008. PMID: 10981744
46. Kobayashi S., Kyoshima K., Gibo H., et. al. Carotid cave aneurysms of the internal carotid artery. J Neurosurg. 1989 Feb; 70(2): 216– 221. https://doi.org/10.3171/jns.1989.70.2.0216. PMID: 2913220
47. al-Rodhan N.R., Piepgras D.G., Sundt T.M. Jr. Transitional cavernous aneurysms of the internal carotid artery. Neurosurgery. 1993 Dec; 33(6): 993–996; discussion 997–998. https://doi.org/10.1227/00006123-199312000-00006. PMID: 8134013
48. Korosue K., Heros R.C. “Subclinoid” carotid aneurysm with erosion of the anterior clinoid process and fatal intraoperative rupture. Neurosurgery. 1992 Aug; 31(2): 356–359; discussion 359–360. https://doi.org/10.1227/00006123-199208000-00024. PMID: 1513443
49. Nutik S.L. Subclinoid aneurysms. J Neurosurg. 2003 Apr; 98(4): 731–736. https://doi.org/10.3171/jns.2003.98.4.0731. PMID: 12691396
50. Nutik S. Carotid paraclinoid aneurysms with intradural origin and intracavernous location. J Neurosurg. 1978 Apr; 48(4): 526–533. https://doi.org/10.3171/jns.1978.48.4.0526. PMID: 632877
51. Fries G., Perneczky A., van Lindert E., Bahadori-Mortasawi F. Contralateral and ipsilateral microsurgical approaches to carotid-ophthalmic aneurysms. Neurosurgery. 1997 Aug; 41(2): 333–342; discussion 342–343. https://doi.org/10.1097/00006123-199708000-00001. PMID: 9257300
52. Ohmoto T., Yabuno N., Date I. Surgical treatment of transitional internal carotid aneurysms. J Clin Neurosci. 1997 Jul; 4(3): 373– 377. https://doi.org/10.1016/s0967-5868(97)90112-0. PMID: 18638990
53. De Jesús O., Sekhar L.N., Riedel C.J. Clinoid and paraclinoid aneurysms: surgical anatomy, operative techniques, and outcome. Surg Neurol. 1999 May; 51(5): 477–487; discussion 487–488. https://doi.org/10.1016/s0090-3019(98)00137-2. PMID: 10321876
54. Kumon Y., Sakaki S., Kohno K., et al. Asymptomatic, unruptured carotid-ophthalmic artery aneurysms: angiographical differentiation of each type, operative results, and indications. Surg Neurol. 1997 Nov; 48(5): 465–472. https://doi.org/10.1016/s0090-3019(97)00175-4. PMID: 9352810
55. Barami K., Hernandez V.S., Diaz F.G., et al. Paraclinoid carotid aneurysms: surgical management, complications, and outcome based on a new classification scheme. Skull Base. 2003 Feb; 13(1): 31–41. https://doi.org/10.1055/s-2003-820555. PMID: 15912157; PMCID: PMC1131827
56. Andaluz N., Beretta F., Keller J. Aneurysms of the ophthalmic (C6) segment of the internal carotid artery clinical experience, treatment options, and strategies (Part 2). Neurosurgery Quarterly. 2005 June; 15(2): 91–102. https://doi.org/10.1097/01.wnq.0000162817.04741.bf
57. Chen L., Kato Y., Karagiozov K.L., et al. Usefulness of a simplified management scheme for paraclinoid aneurysms based on a modified classification. Cerebrovasc Dis. 2008; 26(4): 388–396. https://doi.org/10.1159/000151679. Epub 2008 Aug 28. PMID: 18753744
58. Raco A., Frati A., Santoro A., et al. Long-term surgical results with aneurysms involving the ophthalmic segment of the carotid artery. J Neurosurg. 2008 Jun; 108(6): 1200–1210. https://doi.org/10.3171/JNS/2008/108/6/1200. PMID: 18518728
59. Krisht Ali F., Hsu Sanford P.C. Paraclinoid aneurysms: Part 1. Superior (true ophthalmic) aneurysms. Contemporary Neurosurgery. 2008 July 31; 30(15): 1–5. https://doi.org/10.1097/01.CNE.0000326107.26274.63
60. Krisht Ali F., Hsu Sanford P.C. Paraclinoid aneurysms: Part II—Inferior Paraclinoid. Contemporary Neurosurgery. 2019 Nov 15; 41(16): 1–6. https://doi.org/10.1097/01.CNE.0000652740.46002.e5
61. Ota N., Petrakakis I., Noda K., et al. Predictor of visual impairment following paraclinoid aneurysm surgery: special consideration of surgical microanatomy related to paraclinoid structures. Oper Neurosurg (Hagerstown). 2020 Dec 15; 20(1): 45–54. https://doi.org/10.1093/ons/opaa298. PMID: 33047135
Об авторах
И. Н. СеверРоссия
Север Ирина Николаевна, аспирантка кафедры нервных болезней и нейрохирургии,
ул. Митрофана Седина, д. 4, г. Краснодар, 350063.
А. Е. Герасюта
Россия
Герасюта Анна Евгеньевна, врач-рентгенолог рентгенологического отделения,
ул. Митрофана Седина, д. 4, г. Краснодар, 350063;
ул. 1 Мая, д. 167, г. Краснодар, 350086.
Д. В. Литвиненко
Россия
Литвиненко Дмитрий Викторович, канд. мед. наук, врач-нейрохирург нейрохирургического отделения № 2,
ул. 1 Мая, д. 167, г. Краснодар, 350086.
В. В. Ткачев
Россия
Ткачев Вячеслав Валерьевич, д-р мед. наук, заведующий нейрохирургическим отделением № 2,
ул. Митрофана Седина, д. 4, г. Краснодар, 350063;
ул. 1 Мая, д. 167, г. Краснодар, 350086.
Рецензия
JATS XML